يتسأل الكثير عن ما هي اعراض سرطان عرق النسا؟ في الغالب ناتج عن أسباب بسيطة كالانزلاق الغضروفي أو الضغط على العصب الوركي، وفي حالات نادرة قد يكون مؤشرًا على أورام تضغط على الأعصاب أو العمود الفقري. وتجدر الإشارة إلى أن مصطلح “سرطان عرق النسا” مسمىً غير دقيق طبيًا، إذ لا يوجد سرطان بهذا الاسم، والأصح الحديث عن أورام قد تضغط على العصب الوركي وتُسبب أعراضًا مشابهة. لذلك يُعد الانتباه للأعراض غير المعتادة أمرًا مهمًا للاكتشاف المبكر والتوجه للطبيب في الوقت المناسب.
ما هو عرق النسا؟
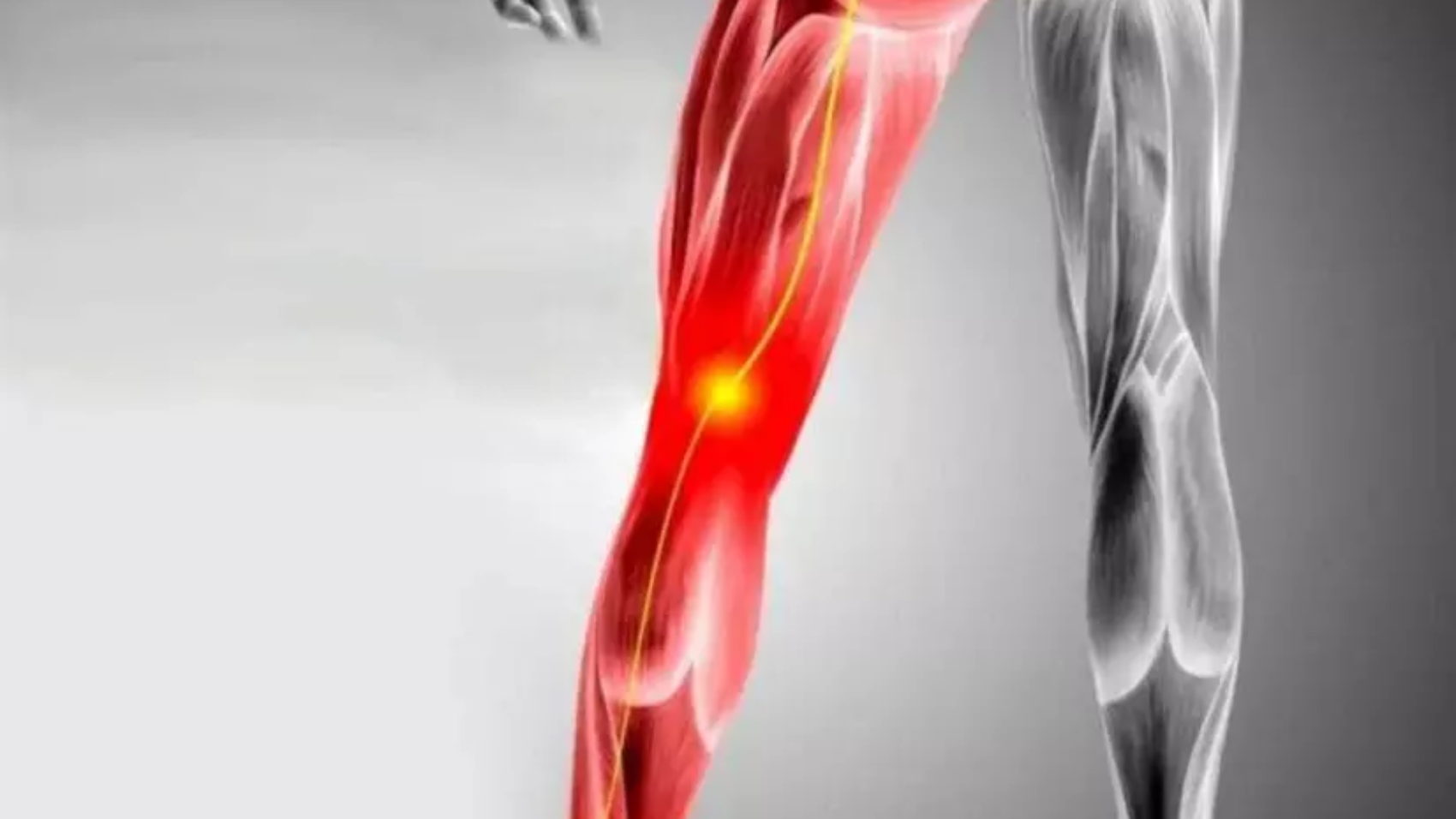
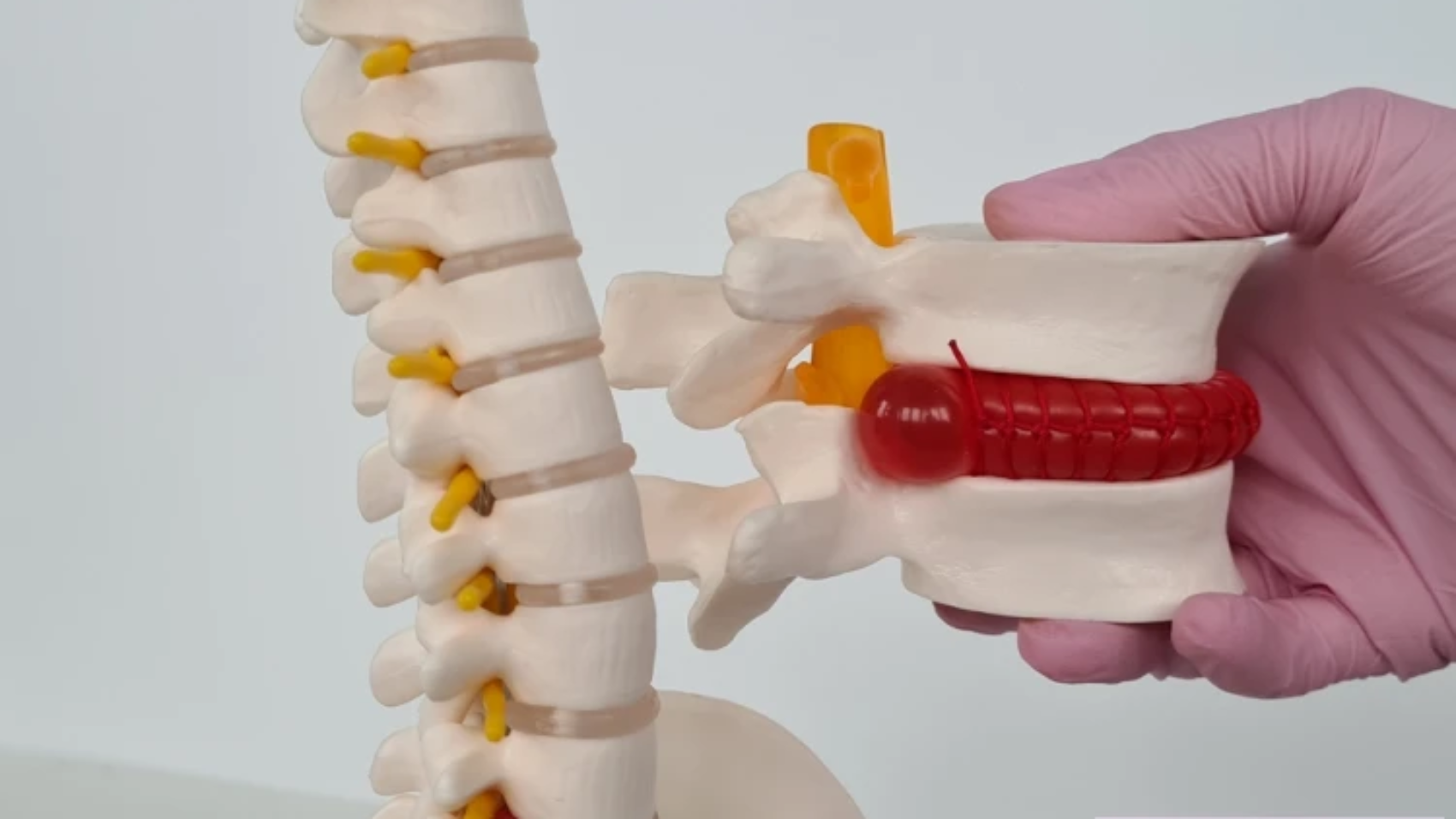
عرق النسا هو عرض وليس مرضًا بحد ذاته، ويُشير إلى الألم الناتج عن تهيج أو ضغط على العصب الوركي، وهو أطول وأكبر عصب في جسم الإنسان، يبدأ من أسفل النخاع الشوكي ويمتد عبر الحوض إلى الساق والقدم.
ويتميز هذا الألم بأنه:
- يبدأ غالبًا من أسفل الظهر.
- يمتد إلى أحد الساقين (اليمنى أو اليسرى).
- يصاحبه تنميل أو وخز أو ضعف في العضلات.
وفي معظم الحالات، يكون السبب هو:
- الانزلاق الغضروفي.
- ضيق القناة الشوكية.
- التهابات أو شد عضلي.
- التزحزح الفقاري
لكن في بعض الحالات النادرة، قد يكون السبب أكثر خطورة مثل وجود ورم، وهنا تظهر أهمية التشخيص المبكر لتحديد السبب الحقيقي ووضع خطة العلاج المناسبة.
أعراض سرطان عرق النسا
يُعد عرق النسا من الحالات الشائعة التي تُسبب ألمًا يمتد من أسفل الظهر إلى الساق، وغالبًا ما يكون ناتجًا عن أسباب غير خطيرة مثل الانزلاق الغضروفي أو الضغط على العصب الوركي. لكن في حالات نادرة، قد يكون الألم مرتبطًا بوجود أورام تضغط على الأعصاب أو تنشأ في العمود الفقري، وهو ما يُطلق عليه بشكل غير دقيق “سرطان عرق النسا”.
ومن الأعراض التي قد تُثير الشك وتستدعي استشارة الطبيب بشكل عاجل:
- ألم مستمر وشديد لا يتحسن مع الراحة أو الأدوية التقليدية.
- ألم يزداد تدريجيًا مع الوقت أو يظهر بشكل مفاجئ دون سبب واضح.
- تورم غير مبرر في الساق أو القدم.
- ظهور كتلة أو تكتل غير طبيعي في مسار العصب أو الأطراف.
- تغيرات في الجلد مثل تغير اللون أو القوام أو ظهور تقرحات لا تلتئم.
- ضعف في العضلات أو صعوبة في الحركة والمشي.
- فقدان الإحساس أو تنميل مستمر في الساق أو القدم.
- في الحالات المتقدمة، قد تظهر أعراض عصبية مثل فقدان التحكم في التبول أو التبرز (وهي حالة طارئة).
ومن الناحية الطبية، فإن الأورام التي قد تسبب أعراضًا مشابهة تشمل أورام العمود الفقري، أو أورام الأعصاب الطرفية مثل Schwannoma أو انتشار أورام ثانوية من أماكن أخرى بالجسم (Metastasis)، وهي حالات تحتاج إلى تشخيص دقيق باستخدام الأشعة مثل الرنين المغناطيسي (MRI).والمسح الذري علي الجسم .
أقرأ المزيد عن
أعراض عرق النسا في الرجل اليمنى
تُعد أمراض العظام والعمود الفقري من أكثر المشكلات الصحية التي تؤثر بشكل مباشر على جودة الحياة، خاصة تلك المرتبطة بالأعصاب مثل عرق النسا، حيث قد تبدأ الأعراض بشكل بسيط ثم تتفاقم تدريجيًا في حال عدم الحصول على التشخيص والعلاج المناسب في الوقت المناسب. وعلى الرغم من أن مصطلح “سرطان عرق النسا” غير دقيق طبيًا، إلا أن بعض الحالات النادرة مثل أورام العمود الفقري قد تُسبب أعراضًا مشابهة، مما يستدعي الانتباه لأي علامات غير طبيعية.
أبرز أعراض عرق النسا (في الرجل اليمنى)
- ألم يتراوح بين المتوسط والشديد يبدأ من أسفل الظهر أو الأرداف ويمتد إلى الساق.
- زيادة الألم عند الجلوس لفترات طويلة أو عند تغيير وضعية الجسم.
- ألم في منطقة الورك قد يمتد إلى الفخذ والساق.
- إحساس بالوخز أو الحرقان في القدم أو أسفل الظهر أو الأرداف.
- تنميل أو ضعف في القدم، مما يُصعّب الحركة أو المشي.
- ألم ممتد في جانب واحد من الجسم (غالبًا في رجل واحدة).
- ألم حاد يشبه الصدمة الكهربائية أو إطلاق النار، وقد يجعل الوقوف صعبًا.
- زيادة شدة الألم مع الحركة أو المجهود.
- في الحالات الشديدة: فقدان السيطرة على المثانة أو الأمعاء، وهي حالة طبية طارئة.
مضاعفات إهمال العلاج
في حال إهمال علاج عرق النسا، قد تتطور الحالة وتؤدي إلى:
- زيادة حدة الألم واستمراره لفترات طويلة.
- ضعف دائم في الأعصاب أو العضلات.
- صعوبة في الحركة والقيام بالأنشطة اليومية.
كما أن ظهور أعراض مثل احمرار أو تورم أسفل الظهر، أو حرقان أثناء التبول، أو وجود دم في البول، يتطلب تقييمًا طبيًا دقيقًا لاستبعاد أسباب أخرى قد تكون مصاحبة للحالة.
أهمية التشخيص الدقيق
يعتمد تشخيص عرق النسا على الفحص الإكلينيكي إلى جانب بعض الفحوصات المهمة مثل:
- الأشعة السينية (X-ray).
- التصوير بالرنين المغناطيسي (MRI) وهو الأدق لتحديد سبب الضغط على العصب.
- التخطيط الكهربي للعضلات والأعصاب (EMG) & (NCS) .
لذلك، يُنصح دائمًا باستشارة متخصص في جراحات المخ والأعصاب والعمود الفقري مثل الأستاذ الدكتور يسري الحميلي، لضمان التشخيص الصحيح ووضع خطة علاجية مناسبة تساعد على تجنب المضاعفات وتحقيق أفضل نتائج علاجية ممكنة.
أعراض عرق النسا في الرجل اليسرى
يُعد عرق النسا من الحالات الشائعة التي تنتج عن تهيج أو ضغط على العصب الوركي، وقد يظهر الألم في الرجل اليسرى لدى بعض المرضى بشكل واضح ومزعج، وقد يكون أكثر شدة في بعض الحالات حسب سبب الإصابة ومكان الضغط على العصب. ويؤثر هذا الألم على القدرة على الحركة والقيام بالأنشطة اليومية بشكل طبيعي.
وتشمل أبرز أعراض عرق النسا في الرجل اليسرى ما يلي:
- الشعور بألم يبدأ من أسفل الظهر ويمتد إلى الساق اليسرى.
- ألم في منطقة المؤخرة (الأرداف) قد يمتد إلى الفخذ والساق.
- ألم في الورك يزداد مع الجلوس أو الحركة.
- إحساس بالوخز أو الحرقان على طول مسار العصب بالساق.
- تنميل أو ضعف في الساق، مما قد يسبب صعوبة في المشي أو الوقوف.
ومن الناحية الطبية، يحدث ذلك غالبًا نتيجة الانزلاق الغضروفي أو ضيق القناة الشوكية، حيث يؤدي الضغط على العصب الوركي إلى ظهور هذه الأعراض. وفي حالات نادرة، قد تكون الأعراض مرتبطة بأسباب أكثر تعقيدًا مثل وجود أورام أو التهابات بالأعصاب، وهو ما يتطلب تشخيصًا دقيقًا.
لذلك، عند ظهور هذه الأعراض، يُنصح بالتوجه إلى استشاري متخصص مثل الأستاذ الدكتور يسري الحميلي، حيث يتم تقييم الحالة بدقة من خلال الفحص الإكلينيكي والفحوصات اللازمة، ووضع خطة علاجية مناسبة تساعد على تخفيف الألم وعلاج السبب الأساسي للحالة.
أعراض عرق النسا للرجال
يُعد عرق النسا من الحالات الشائعة التي تصيب الرجال، ويظهر نتيجة ضغط أو تهيج في العصب الوركي، مما يؤدي إلى ألم يمتد من أسفل الظهر إلى الساق. وقد تختلف شدة الأعراض من شخص لآخر، لكنها غالبًا ما تؤثر بشكل واضح على الحركة والقدرة على أداء الأنشطة اليومية.
وتشمل أبرز أعراض عرق النسا لدى الرجال ما يلي:
- ألم حاد أو حارق يبدأ من أسفل الظهر ويمتد إلى الساق.
- الشعور بوخز أو خدر في الساق أو القدم.
- ضعف في عضلات الساق المصابة، مما قد يؤثر على التوازن والحركة.
- صعوبة في المشي أو الوقوف لفترات طويلة بسبب شدة الألم.
- زيادة الألم عند الجلوس لفترات طويلة أو عند الانحناء والحركة المفاجئة.
أسباب عرق النسا
تتعدد الأسباب التي تؤدي إلى ظهور عرق النسا، ومن أهمها:
- الانزلاق الغضروفي، وهو السبب الأكثر شيوعًا.
- ضيق القناة الشوكية.
- التهابات المفاصل والفقرات.
- إصابات العمود الفقري.
- متلازمة العضلة الكمثرية (Piriformis Syndrome) التي تضغط على العصب الوركي.
- التزحزح الفقاري
كيفية التشخيص
يعتمد تشخيص عرق النسا على عدة خطوات دقيقة لتحديد السبب الحقيقي للألم، وتشمل:
- الفحص الإكلينيكي: لتقييم الأعراض وقوة العضلات وردود الفعل العصبية.
- التصوير بالرنين المغناطيسي (MRI): وهو الأدق في تحديد مكان الضغط على العصب.
- الأشعة السينية (X-ray): لتقييم حالة الفقرات والعظام.
- اختبارات الأعصاب (EMG): لقياس كفاءة الأعصاب والعضلات.
لذلك، فإن التشخيص المبكر لدى استشاري متخصص مثل الأستاذ الدكتور يسري الحميلي يُساعد بشكل كبير في تحديد السبب بدقة ووضع خطة علاجية مناسبة، سواء كانت علاجًا تحفظيًا أو تدخلًا جراحيًا عند الحاجة، مما يضمن تقليل الألم وتحسين جودة حياة المريض
افضل علاج لعرق النساا عند الرجال
علامات الشفاء من عرق النسا
يُعد التعافي من عرق النسا عملية تدريجية تختلف من شخص لآخر حسب سبب الإصابة وشدتها وطريقة العلاج المتبعة. ومع تحسن الحالة، تظهر مجموعة من العلامات التي تشير إلى أن العصب الوركي بدأ في التعافي وأن الضغط عليه قد قل بشكل ملحوظ.
أولًا: العلامات الجسدية للشفاء
تشمل أهم المؤشرات الجسدية التي تدل على تحسن الحالة:
- انخفاض شدة الألم تدريجيًا:
حيث يبدأ الألم في التراجع من الساق ثم يختفي تدريجيًا من أسفل الظهر، وهو من أهم علامات التحسن. - تحسن الحركة والمرونة:
القدرة على المشي والجلوس والوقوف لفترات أطول دون ألم شديد. - اختفاء التنميل والوخز:
تحسن الإحساس في الساق والقدم يدل على استعادة وظيفة العصب بشكل طبيعي. - استعادة قوة العضلات:
زوال الضعف في الساق وتحسن القدرة على الحركة والتوازن. - تحسن النوم وجودة الحياة اليومية:
نتيجة اختفاء الألم المستمر الذي كان يعيق الراحة.
ملاحظة طبية: لا تُعد زيادة التعرق من العلامات المعتمدة طبيًا على الشفاء من عرق النسا، بينما يُعتبر تحسن الألم ووظائف الأعصاب هو المؤشر الأهم.
ثانيًا: العلامات النفسية للشفاء
لا يقتصر التعافي على الجانب الجسدي فقط، بل يشمل أيضًا الحالة النفسية، ومن أبرز هذه العلامات:
- تحسن المزاج العام:
اختفاء الألم ينعكس بشكل مباشر على الحالة النفسية والشعور بالراحة. - استعادة الثقة بالنفس:
خاصة مع القدرة على العودة للحياة الطبيعية والأنشطة اليومية. - تحسن التفاعل الاجتماعي:
زيادة القدرة على الحركة والخروج والتواصل مع الآخرين دون قيود.
متى يُعتبر المريض قد تعافى تمامًا؟
يُعتبر المريض في مرحلة تعافٍ جيدة عندما تختفي معظم الأعراض، ويعود إلى ممارسة حياته بشكل طبيعي دون ألم أو قيود. ومع ذلك، يُنصح دائمًا بمتابعة الحالة مع استشاري متخصص مثل الأستاذ الدكتور يسري الحميلي، للتأكد من الشفاء التام ومنع تكرار الإصابة من خلال الإرشادات والعلاج المناسب.
أعرف المزيد عن:
مخاطر عرق النسا
استكمالًا للحديث عن أعراض عرق النسا، من المهم التعرف على المضاعفات التي قد تحدث في حال إهمال العلاج أو استمرار الضغط على العصب الوركي لفترة طويلة. فعرق النسا ليس مجرد ألم عابر، بل قد يؤدي في بعض الحالات إلى مشكلات عصبية أكثر خطورة إذا لم يتم التعامل معه بشكل صحيح وفي الوقت المناسب.
ومن أبرز مخاطر ومضاعفات عرق النسا ما يلي:
- ألم شديد ومستمر:
قد يزداد الألم بمرور الوقت ويؤثر بشكل كبير على جودة الحياة والنشاط اليومي. - الانزلاق الغضروفي (انفتاق القرص):
يُعد من الأسباب والمضاعفات الشائعة، حيث يؤدي إلى زيادة الضغط على الأعصاب. - فقدان أو ضعف الإحساس بالساق المصابة:
نتيجة تأثر الإشارات العصبية، مما يسبب تنميلًا أو خدرًا مستمرًا. - ضعف العضلات:
وقد يصل إلى صعوبة الحركة أو عدم القدرة على رفع القدم بشكل طبيعي. - سقوط القدم (Foot Drop):
وهي حالة تحدث بسبب ضعف الأعصاب، تجعل التحكم في حركة القدم أثناء المشي صعبًا. - فقدان التحكم في المثانة أو الأمعاء:
من أخطر المضاعفات، وقد تشير إلى حالة طبية طارئة مثل متلازمة ذيل الفرس (Cauda Equina Syndrome) وتحتاج تدخلًا فوريًا. - تلف دائم في الأعصاب:
في حال استمرار الضغط دون علاج، قد يحدث ضرر دائم يؤثر على الإحساس والحركة.
متى يجب زيارة الطبيب؟
يجب التوجه فورًا إلى استشاري متخصص إذا ظهرت أعراض شديدة مثل ضعف الحركة، فقدان الإحساس، أو اضطرابات في التبول أو التبرز، لتجنب حدوث مضاعفات دائمة.
لذلك، فإن التشخيص المبكر والعلاج المناسب تحت إشراف متخصص مثل الأستاذ الدكتور يسري الحميلي يُعد خطوة أساسية لتقليل المخاطر والحفاظ على صحة الأعصاب وجودة الحياة.
أعرف المزيد عن
علاج عرق النسا بالجراحة والتقنيات الحديثة
استكمالًا للحديث عن أعراض عرق النسا، يُعد التدخل الجراحي أحد الخيارات العلاجية الفعّالة في الحالات المتقدمة التي لا تستجيب للعلاج التحفظي مثل الأدوية والعلاج الطبيعي. ويهدف التدخل الجراحي بشكل أساسي إلى تقليل الضغط على العصب الوركي، مما يساعد على تخفيف الألم واستعادة الوظائف الطبيعية للعصب.
ويلجأ الأستاذ الدكتور يسري الحميلي إلى الجراحة في الحالات التي تعاني من ألم شديد مستمر، أو ضعف بالأعصاب، أو مضاعفات تؤثر على الحركة، وذلك باستخدام تقنيات حديثة تشمل:
استئصال الغضروف (Discectomy)
يتم إزالة الجزء المنزلق من الغضروف الذي يضغط على العصب، ويتم ذلك من خلال:
- الجراحة التقليدية: عبر شق جراحي بأسفل الظهر.
- الجراحة الميكروسكوبية: باستخدام الميكروسكوب الجراحي لتقليل حجم الجرح وزيادة الدقة.
- جراحة المنظار: من خلال شق صغير جدًا وإدخال كاميرا لرؤية واستئصال الجزء الضاغط بدقة عالية.
استئصال الصفيحة الفقرية (Laminectomy)
تُستخدم هذه العملية في حالات ضيق القناة الشوكية، حيث يتم إزالة جزء من العظم لتوسيع القناة وتقليل الضغط على الأعصاب، خاصة العصب الوركي.
الأطعمة الممنوعة لمرضى عرق النسا
تلعب التغذية دورًا مهمًا في التحكم في شدة الأعراض، حيث إن بعض الأطعمة قد تزيد من الالتهابات وبالتالي تزيد الألم، ومن أبرزها:
- الأطعمة الدهنية والمقلية والوجبات السريعة.
- السكريات والمشروبات الغازية والعصائر المُحلاة.
- الأطعمة الغنية بالصوديوم مثل المعلبات واللحوم المصنعة.
- منتجات الألبان كاملة الدسم.
- المشروبات الغنية بالكافيين مثل القهوة والشاي بكميات كبيرة.
الأدوية والمسكنات المستخدمة
يهدف العلاج الدوائي إلى تخفيف الألم وتحسين الحالة، ومن أشهر الأدوية المستخدمة:
- الباراسيتامول لتخفيف الألم البسيط إلى المتوسط.
- مضادات الالتهاب غير الستيرويدية (NSAIDs) لتقليل الالتهاب والألم.
- مرخيات العضلات لتخفيف التشنجات.
- في الحالات الشديدة أو المزمنة: قد تُستخدم مسكنات أقوى تحت إشراف طبي دقيق.
عن الدكتور
المسيرة الأكاديمية والعلمية للدكتور يسري الحميلي
- أستاذ في قسم جراحات المخ و الاعصاب و العمود الفقري بكلية طب جامعة القاهرة من 7/2011 حتي الان
استاذ مساعد في قسم جراحات المخ و الاعصاب و العمود الفقري بكلية طب جامعة القاهرة من 6/2006 حتي 7/2011
- مدرس في قسم جراحات المخ و الاعصاب و العمود الفقري بكلية طب جامعة القاهرة من 5/2001 حتي 6/2006
- مدرس مساعد في قسم جراحات المخ و الاعصاب و العمود الفقري بكلية طب جامعة القاهرة من 11/1997 حتي 5/2001
- نائب في قسم جراحات المخ و الاعصاب و العمود الفقري بكلية طب جامعة القاهرة من 4/1997 حتي 11/1997
- نائب في مستشفي جامعة القاهرة من 3/1994 حتي 3/1997
- طبيب امتياز في مستشفي جامعة القاهرة من 3/1993 حتي 2/1994
تعكس المسيرة المهنية للأستاذ الدكتور يسري الحميلي رحلة علمية طويلة داخل أروقة كلية طب جامعة القاهرة، إحدى أعرق المؤسسات التعليمية في المنطقة. فقد بدأ مشواره طبيبًا امتياز بمستشفى جامعة القاهرة، ثم تدرّج في المناصب الأكاديمية من نائب، إلى مدرس مساعد، ثم مدرس، فأستاذ مساعد، حتى حصل على درجة أستاذ جراحات المخ والأعصاب والعمود الفقري.
ولا يقتصر دوره على العمل الإكلينيكي فقط، بل يساهم في تدريس طلاب كلية الطب، والإشراف على رسائل الماجستير والدكتوراه، والمشاركة في الأنشطة العلمية والمؤتمرات الطبية، وهو ما يعكس التزامه المستمر بتطوير المعرفة الطبية ونقل الخبرة إلى الأجيال الجديدة من الأطباء.
لا تتردد في الحصول علي الاستشارة الطبيه تواصل معنا واتساب
في النهاية، يُعد عرق النسا من الحالات الشائعة التي قد تبدأ بأعراض بسيطة لكنها قد تتطور إلى مشكلات أكثر خطورة في حال إهمالها، خاصة إذا كان السبب ضغطًا مستمرًا على العصب الوركي أو حالة مرضية أكثر تعقيدًا. ومع التقدم الطبي، أصبحت وسائل التشخيص والعلاج أكثر دقة وفاعلية، سواء من خلال العلاج التحفظي أو التدخل الجراحي باستخدام أحدث التقنيات. لذلك، فإن التشخيص المبكر والمتابعة مع استشاري متخصص يُعدان العامل الأهم لتجنب المضاعفات وتحقيق الشفاء التام والعودة إلى الحياة الطبيعية بأمان.
الأسئلة الشائعة
هل عرق النسا مرض خطير؟
في أغلب الحالات لا يُعد خطيرًا ويكون ناتجًا عن أسباب بسيطة مثل الانزلاق الغضروفي، لكن في حالات نادرة قد يكون مرتبطًا بأسباب أكثر خطورة مثل الأورام، لذلك يجب عدم تجاهل الأعراض المستمرة.
متى يحتاج مريض عرق النسا إلى الجراحة؟
يتم اللجوء للجراحة في الحالات التي لا تستجيب للعلاج الدوائي والعلاج الطبيعي، أو عند وجود ضعف بالأعصاب، أو فقدان الإحساس، أو مشاكل في التحكم بالمثانة والأمعاء.
ما أفضل طريقة لتخفيف ألم عرق النسا؟
يعتمد العلاج على الحالة، لكنه يشمل الأدوية المسكنة، العلاج الطبيعي، وتعديل نمط الحياة، وفي بعض الحالات المتقدمة قد يكون التدخل الجراحي هو الحل الأمثل لتخفيف الضغط على العصب.