اختيارافضل دكتور مخ واعصاب في المدينة المنورة قرار لا يحتمل التهاون، فحساسية هذا التخصص وتشعب أمراضه تستوجب طبيبًا يجمع بين الخبرة العلمية والمهارة الجراحية والقدرة على التشخيص الدقيق. في هذا المقال، نضع بين يديك أهم المعايير التي تُعينك على اتخاذ هذا القرار بثقة، وتوجهك نحو الرعاية الطبية التي تناسب حالتك.
.
اطباء مخ واعصاب في السعودية
يُعد تخصص جراحة المخ والأعصاب من أدق التخصصات الطبية التي تتطلب خبرة كبيرة ومهارة عالية في التشخيص والعلاج، لذلك يحرص الكثير من المرضى على البحث عن أفضل أطباء الدماغ والأعصاب في السعودية للحصول على رعاية طبية متكاملة.
ويُعد الأستاذ الدكتور يسري أنور الحميلي من الأسماء البارزة في هذا المجال، حيث يتمتع بخبرة طويلة ومهارات جراحية متقدمة في علاج أمراض المخ والأعصاب والعمود الفقري، مع الاعتماد على أحدث التقنيات الطبية الدقيقة التي تساهم في تحسين نتائج العلاج وتقليل المضاعفات.
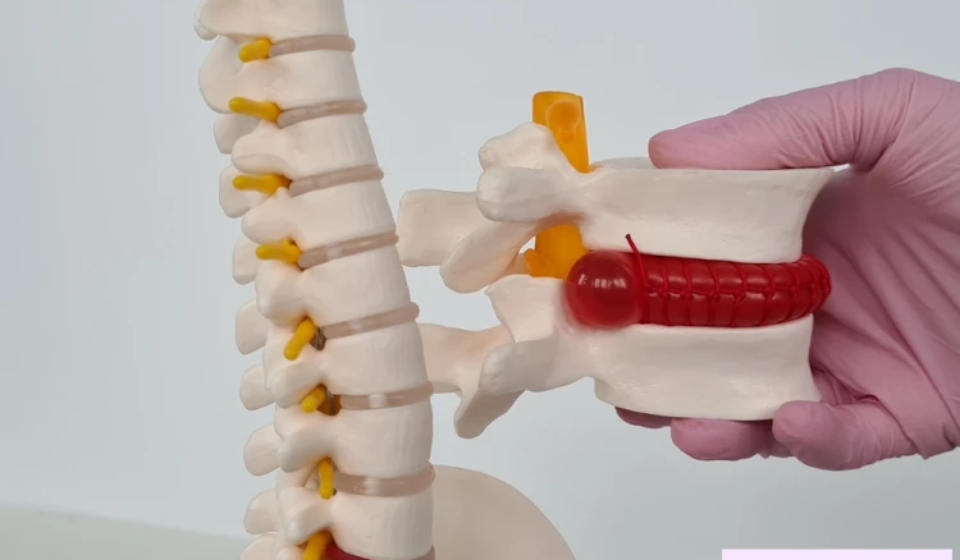
فمجال المخ والأعصاب يحتاج إلى دراية واسعة وخبرة عملية ممتدة، نظرًا لارتباطه بأعضاء حيوية تتحكم في وظائف الجسم المختلفة، لذلك يعتمد الطبيب على خبرته في فحص المرضى وتشخيص الحالات بدقة، سواء كانت أمراضًا مزمنة أو حالات تحتاج إلى تدخل جراحي، مع وضع خطة علاجية مناسبة لكل حالة، بما يضمن تحقيق أفضل نسب شفاء ممكنة.
متى يجب زيارة دكتور المخ والأعصاب؟
يؤكد الأستاذ الدكتور يسري أنور الحميلي أن التدخل المبكر هو المفتاح الحقيقي للتشخيص الدقيق والعلاج الناجح، إذ كثيرًا ما تبدو بعض الأعراض بسيطة في ظاهرها، بينما تكون في حقيقتها مؤشرًا على خلل عصبي يستوجب التقييم الطبي المتخصص.
- الصداع المتكرر – إشارة لا تُهمَل
ليس كل صداع مدعاة للقلق، فكثيرًا ما يكون الإرهاق أو قلة النوم أو الأنيميا وراءه. غير أن الصداع الذي يمتد لفترات طويلة أو يتكرر بوتيرة مزعجة أو يصاحبه دوخة أو اضطراب في الرؤية، فذلك يستوجب زيارة استشاري المخ والأعصاب لتحديد ما إذا كان صداعًا نصفيًا أو عرضًا لمشكلة أعمق تحتاج إلى تدخل مبكر.
- التنميل وضعف الإحساس – علامات جهاز عصبي يستغيث
يُعد الشعور بالتنميل أو الوخز أو ضعف الإحساس في الأطراف من الأعراض التي لا يجوز إهمالها، إذ قد تدل على اعتلال في الأعصاب أو ضغط ناجم عن مشكلات في العمود الفقري. والفحص الدقيق في هذه الحالات ليس مجرد خيار، بل ضرورة لتفادي مضاعفات قد تصعب معالجتها لاحقًا.
- القاعدة الذهبية – لا تنتظر حتى تتفاقم الأعراض
زيارة طبيب المخ والأعصاب واجبة حين تستمر الأعراض أو تتصاعد، أو حين تظهر تغيرات غير مألوفة في الحركة أو الإحساس أو مستوى الوعي. فالتشخيص المبكر لا يُسرّع الشفاء فحسب، بل يفتح الباب أمام خيارات علاجية أكثر فعالية وأقل تعقيدًا.
من هو أفضل دكتور مخ وأعصاب في السعودية؟
يُعد الأستاذ الدكتور يسري أنور الحميلي من أبرز المتخصصين في جراحات المخ والأعصاب والعمود الفقري، حيث يعتمد على أحدث الأجهزة والتقنيات الطبية المتطورة التي تساهم في تشخيص الحالات بدقة عالية ووضع خطة علاج مناسبة لكل مريض. ويحرص على تقديم أفضل رعاية طبية ممكنة، مع الاهتمام باستخدام الأساليب العلاجية غير الجراحية أولًا كلما كان ذلك ممكنًا، لتقليل الحاجة إلى التدخل الجراحي وتجنب أي مخاطر محتملة.
من هو أحسن دكتور أعصاب؟
يعتمد اختيار أفضل دكتور مخ وأعصاب في المدينة المنورة على عدة عوامل، أهمها الخبرة الطبية، دقة التشخيص، واستخدام التقنيات الحديثة. ويُعد الأستاذ الدكتور يسري الحميلي خيارًا مميزًا للعديد من المرضى، خاصة في الحالات التي تعاني من أعراض عصبية معقدة تحتاج إلى تقييم دقيق.
ومن أبرز الأعراض التي تستدعي استشارة الطبيب:
- صعوبة في المشي أو فقدان التوازن.
- الشعور بهزات أو تشنجات مفاجئة.
- ضعف عام في الجسم أو فقدان القدرة على القيام بالأنشطة اليومية.
- اضطرابات في الرؤية مثل الرؤية المزدوجة أو فقدان النظر الجزئي.
- مشاكل النوم المرتبطة باضطرابات الجهاز العصبي.
كما يستقبل الدكتور الحالات المختلفة التي تعاني من أمراض المخ والأعصاب، ويقوم بإجراء الفحوصات اللازمة باستخدام أحدث الوسائل الطبية، للوصول إلى التشخيص الدقيق وتقديم العلاج المناسب، مع متابعة مستمرة لضمان تحسن الحالة وتحقيق أفضل النتائج الممكنة.
أٌقرأ المزيد عن
علاج اعوجاج العمود الفقري بدون جراحة
كيف أعرف أني أحتاج إلى طبيب مخ وأعصاب؟
قد تظهر بعض الأعراض التي تبدو بسيطة في البداية، لكنها قد تكون مؤشرًا على وجود مشكلة في الجهاز العصبي، لذلك لا يجب تجاهلها. ويؤكد الأستاذ الدكتور يسري أنور الحميلي على أهمية الانتباه لهذه العلامات والتوجه للطبيب عند استمرارها أو تكرارها.
فمن أبرز الأعراض التي تستدعي زيارة طبيب مخ وأعصاب:
- الصداع الشديد أو المتكرر بشكل غير طبيعي.
- الشعور بالدوخة المستمرة أو عدم الاتزان.
- فقدان التوازن أثناء المشي أو الوقوف.
- ضعف التركيز أو صعوبة في التحدث بشكل طبيعي.
- النسيان المتكرر أو ظهور علامات مبكرة لفقدان الذاكرة.
كما قد يعاني بعض المرضى من أعراض أكثر تقدمًا مثل بطء الاستجابة، أو اضطرابات في الإدراك والانتباه، وهي مؤشرات تحتاج إلى تقييم دقيق لوظائف المخ.
وفي هذه الحالات، يقوم الطبيب بإجراء فحص شامل للحالة، مع طلب الفحوصات اللازمة مثل الأشعة والتحاليل الطبية، لتقييم وظائف الدماغ بدقة. وبعد التشخيص، يتم تحديد الخطة العلاجية المناسبة سواء كانت دوائية أو تأهيلية أو جراحية حسب الحالة، مع متابعة دورية لتجنب تدهور الأعراض وتحسين جودة حياة المريض.
بشكل عام، كلما تم التشخيص مبكرًا، زادت فرص العلاج وقلت احتمالية حدوث مضاعفات على المدى الطويل.
Top of Form
ما هي أعراض تعب المخ والأعصاب؟
توجد مجموعة من الأعراض التي قد تشير إلى وجود مشكلة في المخ أو الجهاز العصبي، ويجب عدم تجاهلها خاصة إذا كانت مستمرة أو تزداد مع الوقت. ويؤكد الأستاذ الدكتور يسري أنور الحميلي أن التشخيص المبكر يساعد بشكل كبير في تجنب المضاعفات وتحسين نتائج العلاج.
ومن أبرز هذه الأعراض:
- الصداع المستمر أو الشديد، خاصة إذا لم يستجب للمسكنات.
- الدوخة المتكررة أو الشعور بعدم الاتزان.
- فقدان السيطرة على الحركة أو ضعف الأعصاب.
- فقدان مؤقت للوعي أو التعرض لنوبات تشنج أو صرع.
- اضطرابات في التركيز أو الذاكرة.
في هذه الحالات، يُنصح بسرعة استشارة أفضل دكتور مخ وأعصاب في المدينة المنورة لإجراء الفحوصات اللازمة باستخدام التقنيات الحديثة، والوصول إلى التشخيص الدقيق ووضع خطة علاج مناسبة.
ما هي الحالات التي يعالجها أطباء الأعصاب؟
يعالج طبيب المخ والأعصاب العديد من الحالات التي تؤثر على وظائف الجهاز العصبي، ومن أهمها:
- نوبات النسيان المستمرة واضطرابات الذاكرة.
- الشعور بالارتباك وعدم الإدراك الصحيح للزمان أو المكان.
- فقدان التوازن أو صعوبة الحركة.
- صعوبة الكلام أو التعبير عن النفس.
- الشعور باللامبالاة أو التغيرات السلوكية المفاجئة.
كما يعالج الطبيب الأعراض الشائعة مثل الدوخة والدوار، والتي قد تكون طبيعية في بعض الأحيان، لكنها تصبح مقلقة إذا استمرت أو ازدادت شدتها، خاصة إذا أدت إلى عدم القدرة على الحركة أو عدم الاستجابة للعلاج البسيط.
ما هي الأمراض التي يسببها أو يعالجها الجهاز العصبي؟
تشمل أمراض المخ والأعصاب مجموعة واسعة من الحالات، من أبرزها:
- الصداع النصفي (الشقيقة).
- عرق النسا الناتج عن ضغط على العصب الوركي.
- التصلب العصبي المتعدد.
- متلازمة غيلان باريه.
- متلازمة النفق الرسغي.
- السكتة الدماغية.
- بعض الاضطرابات العصبية المرتبطة بالتغذية مثل فقدان الشهية العصبي.
متى يجب على المريض زيارة الطبيب؟
يجب التوجه إلى طبيب المخ والأعصاب فورًا في الحالات التالية:
- عند استمرار الأعراض لفترة طويلة دون تحسن.
- عند زيادة شدة الأعراض بشكل ملحوظ.
- في حالة فقدان الوعي أو حدوث تشنجات.
- عند وجود ضعف مفاجئ في الحركة أو الإحساس.
التعامل المبكر مع هذه الأعراض يساهم بشكل كبير في سرعة العلاج وتقليل فرص حدوث مضاعفات خطيرة، لذلك لا تتردد في استشارة الطبيب المختص عند الشعور بأي أعراض غير طبيعية
أعرف المزيد عن
افضل دكتور لعلاج الانزلاق الغضروفي
هل يمكن علاج المشاكل العصبية؟
نعم، يمكن علاج العديد من مشاكل وأمراض الجهاز العصبي، خاصة عند التشخيص المبكر والاعتماد على التقنيات الطبية الحديثة. ويؤكد الأستاذ الدكتور يسري أنور الحميلي أن اختيار الخطة العلاجية المناسبة يعتمد على نوع المرض ودرجة تطوره، حيث تتنوع طرق العلاج بين الأدوية، والعلاج الطبيعي، والتدخلات الجراحية الدقيقة عند الحاجة.
الجراحات الحديثة التي يقوم بها الأستاذ الدكتور يسري الحميلي في جراحات المخ والأعصاب
يعتمد الأستاذ الدكتور يسري الحميلي على أحدث التقنيات الطبية لعلاج مختلف أمراض المخ والأعصاب والعمود الفقري، ومن أبرز هذه التقنيات:
- الجراحات الميكروسكوبية الدقيقة التي تتيح التعامل مع الأنسجة العصبية بأعلى درجات الدقة.
- جراحات المنظار التي تتم من خلال فتحات صغيرة، مما يقلل من الألم وفترة التعافي.
- الجراحات محدودة التدخل التي تساعد في تقليل المضاعفات وتحسين النتائج.
- استخدام أجهزة الملاحة العصبية والتصوير المتقدم لتحديد مكان المشكلة بدقة أثناء الجراحة.
لماذا تختار عيادات الأستاذ الدكتور يسري الحميلي؟
اختيارك لعيادات الأستاذ الدكتور يسري الحميلي يعني حصولك على مزيج متكامل من الخبرة الطبية الواسعة وأحدث التقنيات العالمية في مجال جراحات المخ والأعصاب والعمود الفقري. يتميز الدكتور بخبرة أكاديمية وعملية كبيرة في التعامل مع مختلف الحالات، بما في ذلك الحالات الدقيقة والمعقدة لدى الأطفال، مما يجعله من الأسماء الموثوقة في هذا التخصص. وتُعرف عياداته بتقديم رعاية طبية متكاملة تبدأ من التشخيص الدقيق باستخدام أحدث الأجهزة، وصولًا إلى وضع خطة علاجية مناسبة لكل حالة وفقًا لطبيعتها واحتياجاتها.
كما يحرص الفريق الطبي على متابعة المريض بشكل مستمر قبل وبعد العلاج، مع توفير بيئة طبية مريحة وداعمة تساعد المرضى وأسرهم على الشعور بالاطمئنان في كل خطوة من خطوات العلاج. لذلك، فإن اختيارك لعيادات الأستاذ الدكتور يسري الحميلي هو استثمار حقيقي في صحة طفلك وراحة بالك.
تواصل مع أفضل دكتور مخ وأعصاب
إذا كنت تبحث عن أفضل دكتور مخ وأعصاب في المدينة المنورة أو ترغب في الحصول على تقييم دقيق لحالتك، يمكنك الاستفادة من خبرة الأستاذ الدكتور يسري الحميلي، حيث يتم التشخيص والعلاج وإجراء العمليات داخل مصر في عياداته (عيادة الدقي ومستشفى نيوروسباين بمدينة 6 أكتوبر)، مع توفير متابعة مستمرة للحالات من داخل وخارج المملكة.
عن الدكتور
المسيرة الأكاديمية والعلمية للدكتور يسري الحميلي
- أستاذ في قسم جراحات المخ و الاعصاب و العمود الفقري بكلية طب جامعة القاهرة من 7/2011 حتي الان
استاذ مساعد في قسم جراحات المخ و الاعصاب و العمود الفقري بكلية طب جامعة القاهرة من 6/2006 حتي 7/2011
- مدرس في قسم جراحات المخ و الاعصاب و العمود الفقري بكلية طب جامعة القاهرة من 5/2001 حتي 6/2006
- مدرس مساعد في قسم جراحات المخ و الاعصاب و العمود الفقري بكلية طب جامعة القاهرة من 11/1997 حتي 5/2001
- نائب في قسم جراحات المخ و الاعصاب و العمود الفقري بكلية طب جامعة القاهرة من 4/1997 حتي 11/1997
- نائب في مستشفي جامعة القاهرة من 3/1994 حتي 3/1997
- طبيب امتياز في مستشفي جامعة القاهرة من 3/1993 حتي 2/1994
تعكس المسيرة المهنية للأستاذ الدكتور يسري الحميلي رحلة علمية طويلة داخل أروقة كلية طب جامعة القاهرة، إحدى أعرق المؤسسات التعليمية في المنطقة. فقد بدأ مشواره طبيبًا امتياز بمستشفى جامعة القاهرة، ثم تدرّج في المناصب الأكاديمية من نائب، إلى مدرس مساعد، ثم مدرس، فأستاذ مساعد، حتى حصل على درجة أستاذ جراحات المخ والأعصاب والعمود الفقري.
ولا يقتصر دوره على العمل الإكلينيكي فقط، بل يساهم في تدريس طلاب كلية الطب، والإشراف على رسائل الماجستير والدكتوراه، والمشاركة في الأنشطة العلمية والمؤتمرات الطبية، وهو ما يعكس التزامه المستمر بتطوير المعرفة الطبية ونقل الخبرة إلى الأجيال الجديدة من الأطباء.
احجز الآن مع أفضل دكتور مخ وأعصاب في المدينة المنورة
إذا كنت تعاني من أعراض عصبية أو آلام مزمنة بالعمود الفقري، يمكنك التواصل مع عيادات الأستاذ الدكتور يسري الحميلي للحصول على تشخيص دقيق وخطة علاج متكاملة بأحدث التقنيات الطبية.
في النهاية، يُعد اختيار طبيب مخ وأعصاب خطوة مهمة للحفاظ على صحة الجهاز العصبي وتجنب المضاعفات الخطيرة، خاصة مع تنوع الأعراض التي قد تبدو بسيطة في البداية لكنها تحمل دلالات طبية مهمة. ومع الخبرة الكبيرة والتقنيات الحديثة التي يعتمد عليها الأستاذ الدكتور يسري أنور الحميلي، يمكن الحصول على تشخيص دقيق وخطة علاج مناسبة لكل حالة. لذلك لا تتردد في استشارة الطبيب عند ظهور أي أعراض غير طبيعية، فالتشخيص المبكر هو المفتاح الأساسي للعلاج الناجح وتحسين جودة الحياة.
أسئلة شائعة
هل كل صداع يحتاج إلى زيارة دكتور مخ وأعصاب؟
ليس كل صداع يستدعي القلق، فقد يكون ناتجًا عن الإرهاق أو قلة النوم، لكن إذا كان الصداع مستمرًا أو شديدًا أو لا يستجيب للمسكنات، فيجب استشارة الطبيب لتحديد السبب بدقة.
ما أهم الأعراض التي تستدعي زيارة طبيب مخ وأعصاب فورًا؟
من أهمها فقدان الوعي، التشنجات، ضعف مفاجئ في الحركة، فقدان التوازن، أو اضطرابات في الرؤية والكلام، حيث قد تشير هذه الأعراض إلى مشكلات خطيرة تحتاج إلى تدخل سريع.
هل يمكن علاج أمراض المخ والأعصاب بدون جراحة؟
نعم، في كثير من الحالات يمكن العلاج باستخدام الأدوية أو العلاج الطبيعي دون الحاجة إلى جراحة، ويتم اللجوء للتدخل الجراحي فقط في الحالات المتقدمة أو التي لا تستجيب للعلاج التحفظي