يُعد التهاب الأعصاب من أكثر المشكلات العصبية شيوعًا، وهو سبب رئيسي للشعور بالألم العصبي، والتنميل، والوخز، وضعف العضلات، وقد يؤثر بشكل مباشر على جودة الحياة والقدرة على ممارسة الأنشطة اليومية.
يحدث التهاب الأعصاب عندما يتعرض العصب لضرر أو تهيّج نتيجة أسباب متعددة، مثل مرض السكري، نقص الفيتامينات، الالتهابات المناعية، أو الضغط المباشر على الأعصاب.
وتكمن أهمية التشخيص المبكر في أن إهمال التهاب الأعصاب قد يؤدي إلى تلف عصبي دائم يصعب علاجه، بينما يساهم الاكتشاف المبكر ووضع خطة علاج مناسبة في السيطرة على الأعراض ومنع المضاعفات.
التهاب الأعصاب
التهاب الأعصاب (Neuritis) هو اضطراب يحدث عند تعرض عصب واحد أو مجموعة من الأعصاب لعملية التهابية تؤثر في وظيفتها الطبيعية.
وقد يصيب الالتهاب الألياف العصبية نفسها أو الغلاف الواقي المحيط بها (الميالين)، مما يؤدي إلى خلل في قدرة العصب على نقل الإشارات الكهربائية بين الدماغ وأجزاء الجسم بالكفاءة المطلوبة.
قد يكون الالتهاب موضعيًا في منطقة معينة من الجسم، أو قد يصيب عدة أعصاب في أماكن مختلفة تبعًا لطبيعة الحالة. كما يمكن أن يشمل الأعصاب الحسية أو الحركية أو كليهما. وفي حالات معينة، يؤدي استمرار الالتهاب لفترات طويلة دون تدخل علاجي مناسب إلى تطور تلف عصبي دائم يعرف بالاعتلال العصبي.
يمثل التهاب الأعصاب مرحلة مبكرة يمكن فيها التدخل لتجنب تدهور الوظيفة العصبية، وهو ما يجعل التشخيص الدقيق والمتابعة الطبية أمرًا بالغ الأهمية للحفاظ على سلامة الأعصاب واستعادة أدائها الطبيعي.
أنواع التهاب الأعصاب
يُصنَّف التهاب الأعصاب وفقًا لطبيعة العصب المصاب وعدد الأعصاب المتأثرة، وتشمل الأنواع الأساسية ما يأتي:
- التهاب الأعصاب الطرفية
وهو الأكثر شيوعًا، ويصيب الأعصاب الموجودة في الأطراف مثل اليدين والقدمين. قد يؤثر على الأعصاب الحسية أو الحركية أو اللاإرادية، مما ينعكس على وظائف اللمس والحركة وتنظيم عمل الأعضاء الداخلية.
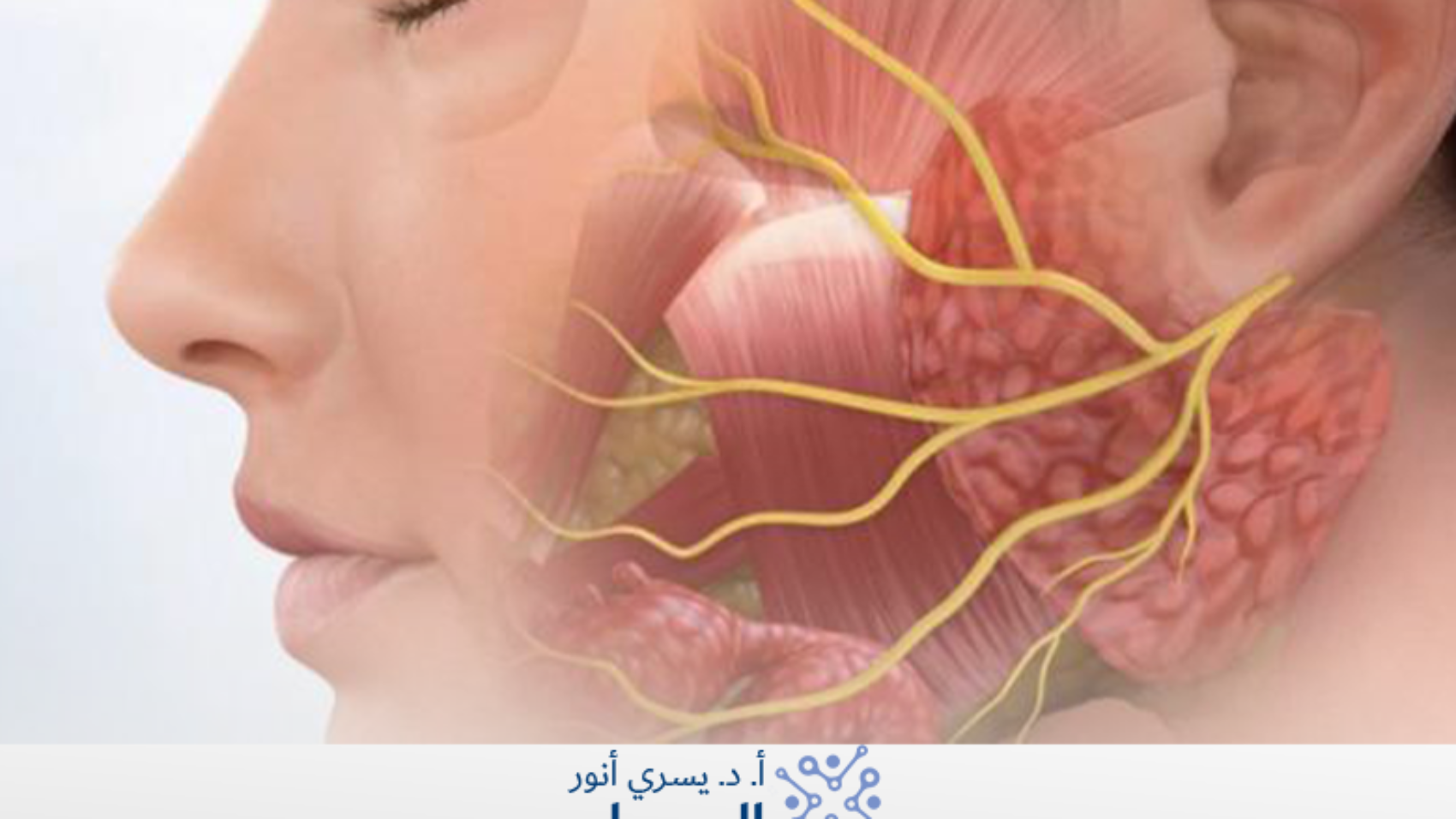
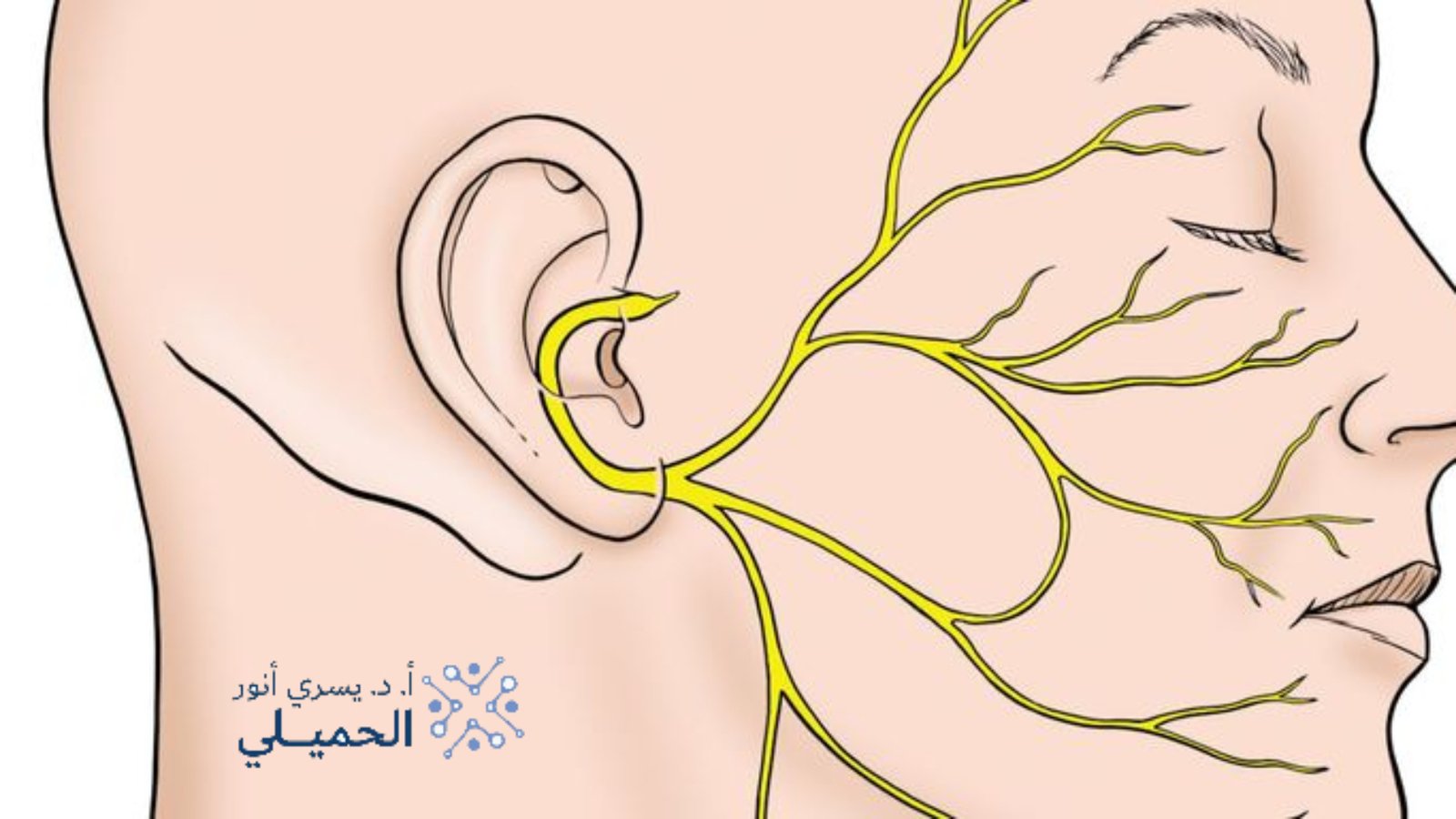
- التهاب الأعصاب القحفية
يصيب الأعصاب التي تنشأ مباشرة من الدماغ، ويشمل أعصابًا مهمة مثل العصب الوجهي (السابع) أو العصب ثلاثي التوائم (الخامس)، وهو النوع المرتبط عادة باضطرابات تؤثر على الإحساس أو حركة عضلات الوجه.
- التهاب الأعصاب اللاإرادية
يستهدف الأعصاب المسؤولة عن الوظائف التلقائية في الجسم مثل التحكم في معدل ضربات القلب، ضغط الدم، عملية الهضم، وتنظيم التعرّق، مما يجعل تأثيره واسعًا على أداء أجهزة الجسم الحيوية.
- التهاب الأعصاب المتعدد
وفيه تتأثر عدة أعصاب في الجسم في الوقت نفسه، وقد يشمل أعصابًا حسية وحركية ولاإرادية معًا. ويُعد من الأنماط التي تظهر عادة في أمراض جهازية مثل اضطرابات المناعة أو بعض الأمراض المزمنة.
أسباب التهاب الأعصاب
تتنوع العوامل التي قد تؤدي إلى التهاب الأعصاب أو تلفها، ويعتمد السبب على نوع العصب المصاب والحالة الصحية العامة للمريض. وتشمل أهم الأسباب:
- الأمراض المناعية الذاتية
تُعد من أهم مسببات التهاب الأعصاب، إذ يهاجم الجهاز المناعي الغلاف العصبي أو العصب نفسه. وتشمل:
- متلازمة شوغرن
- الذئبة الحمراء
- التهاب المفاصل الروماتويدي
- متلازمة غيلان باريه GBS
- الاعتلال العصبي المتعدد الالتهابي المزمن المزيل للميالين (CIDP)
- التهاب الأوعية الدموية
كما قد تؤدي بعض السرطانات المرتبطة بالمناعة (متلازمات الأباعد الورمية) إلى تلف واسع في الأعصاب.
- السكري واضطرابات التمثيل الغذائي
يُعد السكري السبب الأكثر شيوعًا، إذ يعاني أكثر من نصف المصابين به من نوع من الاعتلال العصبي نتيجة تأثير ارتفاع الجلوكوز المزمن على الألياف العصبية والأوعية الدقيقة المغذية لها.
كما تشمل الأسباب الاستقلابية الأخرى:
- أمراض الكلى
- أمراض الكبد
- قصور الغدة الدرقية
- العدوى الفيروسية أو البكتيرية
يمكن أن تؤدي مجموعة من العدوى إلى التهاب مباشر في الأعصاب، مثل:داء لايم
- الهربس النطاقي
- الهربس البسيط
- فيروس التهاب الكبد الوبائي B و C
- فيروس نقص المناعة البشري
- الجذام
- بعض فيروسات الجهاز التنفسي
- الاضطرابات الوراثية
بعض الأنماط الوراثية مثل مرض شاركو–ماري–توث تسبب اعتلالات عصبية تدريجية تنتقل عبر العائلات.
- الأورام والكتل الضاغطة
قد تسبب الأورام الحميدة أو الغير حميدة ضغطًا مباشرًا على الأعصاب أو غزوها، مما يؤدي إلى اعتلالها. كما يمكن أن ترتبط الأورام الدموية واضطرابات نخاع العظم باعتلال عصبي، مثل:
- الاعْتِلالات الغامائية أحادية النسيلة
- الورم النقوي MM
- سرطان الغدد اللمفاوية
- الداء النشواني
- نقص الفيتامينات والعناصر الأساسية
يلعب نقص بعض الفيتامينات دورًا رئيسيًا في تلف الأعصاب، وأهمها:
- فيتامين B1
- فيتامين B6
- فيتامين B12
- فيتامين E
- النحاس
- التعرض للسموم
منها:
- الكحول (إدمان الكحول يؤدي إلى سوء تغذية وتلف مباشر للأعصاب)
- المعادن الثقيلة مثل الرصاص والزئبق
- المواد الكيميائية الصناعية
- الأدوية
خاصةً بعض أدوية العلاج الكيميائي المستخدمة لعلاج السرطان، والتي تُعد سببًا معروفًا للاعتلال العصبي المحيطي.
- الإصابات والضغوط الميكانيكية
وتشمل:
- الحوادث
- السقوط
- الجروح
- الكسور
- الضغط الناتج عن الجبائر أو العكازات
- الحركات المتكررة مثل الكتابة على لوحة المفاتيح لفترات طويلة
إذ قد تؤدي هذه العوامل إلى قطع العصب أو إضعاف تدفق الدم إليه.
- أسباب غير معروفة
في نسبة من الحالات، لا يمكن تحديد السبب رغم الفحوصات، ويُصنّف ذلك تحت اسم الاعتلال العصبي المحيطي مجهول السبب.
أعراض التهاب الأعصاب
تختلف أعراض التهاب الأعصاب باختلاف نوع العصب المصاب—سواء كان حسيًا، حركيًا، أو لاإراديًا—لكن معظم المرضى يمرّون بمزيج من الأعراض التي تتطور تدريجيًا مع الوقت.
أولًا: أعراض التهاب الأعصاب الحسية
وتُعد الأكثر شيوعًا، وتشمل:
- إحساس بالوخز أو التنميل، يبدأ غالبًا في اليدين أو القدمين وقد يمتد إلى الساقين والذراعين.
- شعور بالحرقان أو السخونة في المنطقة المصابة.
- ألم يشبه الصعقة الكهربائية أو التيار المتردد.
- حساسية مفرطة للمس، بحيث يتحول اللمس الخفيف إلى ألم واضح.
- فقدان تدريجي للإحساس في الحالات المتقدمة نتيجة تلف العصب.
ثانيًا: أعراض التهاب الأعصاب الحركية
عندما تتأثر الأعصاب المسؤولة عن الحركة، قد تظهر:
ضعف في العضلات المصابة.
صعوبة في تنسيق الحركة.
تقلص أو ضمور في العضلات عند استمرار الالتهاب دون علاج.
مشاكل في المشي أو استخدام اليدين حسب موضع الإصابة.
ثالثًا: أعراض التهاب الأعصاب اللاإرادية
وهي أعراض ناتجة عن اضطراب الأعصاب التي تتحكم في الوظائف التلقائية للجسم، مثل:
عدم تحمل الحرارة أو زيادة التعرق.
اضطرابات الجهاز الهضمي، مثل الإمساك أو الإسهال أو الغثيان.
مشكلات في المثانة أو التحكم في البول.
انخفاض ضغط الدم عند الوقوف، مما يسبب الدوخة أو الدوار.
اضطراب في بعض الحواس مثل الرؤية أو التوازن أو السمع في حالات معينة.
قد تؤثر هذه الأعراض على قدرة المريض على ممارسة أنشطته اليومية، وقد تسوء بمرور الوقت إذا لم يتم التشخيص المبكر وبدء العلاج المناسب لدى طبيب مختص.
كيفيه تشخيص التهاب العصب
يمر تشخيص التهاب العصب بعدة خطوات تهدف إلى تحديد سبب المشكلة ودرجة تأثر الأعصاب، وتشمل عادة ما يلي:
- أخذ التاريخ المرضي
يقوم الطبيب بمراجعة الحالة الصحية للمريض، وسؤاله عن أي أمراض مزمنة أو أدوية يتناولها، إضافة إلى توقيت ظهور الأعراض وكيف تطورت.
- الفحص الإكلينيكي
يتم تقييم قدرة المريض على الإحساس والحركة، مع فحص قوة العضلات وردود الأفعال العصبية، وملاحظة أي اضطرابات في التوازن أو فقدان للإحساس.
- الفحوص التشخيصية
تُجرى مجموعة من الاختبارات لتحديد نوع الالتهاب وسببه بدقة، وتشمل:
تحاليل الدم لتقييم الجهاز المناعي ومستويات الفيتامينات والسكر.
التصوير بالرنين المغناطيسي (MRI) للكشف عن الالتهابات أو الضغط على الأعصاب.
الموجات فوق الصوتية لتصوير مسار العصب وتحديد مناطق التهيّج.
تخطيط كهربية العضلات والأعصاب (EMG/NCS) لقياس مدى كفاءة العصب وتأثير الالتهاب عليه.
دعم طبي متقدم
تتوفر في المستشفيات المتخصصة تجهيزات حديثة تساعد على تشخيص التهاب الأعصاب بشكل دقيق، مما يُسهِّل وضع خطة علاجية مناسبة لكل حاله
طرق العلاج
هناك عدة خيارات علاجيه للحالة بحسب ما يراه الطبيب المعالج كأفضل خيار علاجي للمرضى بناءا علي شدة حالتهم وتفضيلاتهم .ومنها ما يلي :
العلاج التحفظي
يُعد العلاج التحفظي الخطوة الأولى في التعامل مع التهاب أعصاب اليد، خاصة في المراحل المبكرة، ويهدف إلى تخفيف الضغط على العصب وتحسين وظيفته دون تدخل جراحي. وتشمل هذه المرحلة:
الراحة وتقليل الجهد: الامتناع عن الأنشطة المتكررة أو المجهدة التي تزيد من الألم للسماح للعصب بالعودة إلى وضعه الطبيعي.
الكمادات الباردة: تُستخدم للحد من الالتهاب والتورّم.
جبائر ودعامات الرسغ: خصوصًا أثناء النوم، للحفاظ على الوضعية الصحيحة ومنع انثناء المعصم الذي يضغط على العصب.
تعديل نمط الحياة: مراقبة الأنشطة اليومية وتجنب الحركات التي قد تؤدي إلى تفاقم الالتهاب، وذلك قبل التفكير في أي تدخلات إضافية.
العلاج الدوائي
يلجأ الطبيب في كثير من الحالات إلى وصف أدوية تساعد في السيطرة على الألم والالتهاب وتحسين وظيفة العصب، ومن أهمها:
مسكنات الألم ومضادات الالتهاب غير الستيرويدية مثل الإيبوبروفين والنابروكسين.
فيتامينات الأعصاب، وخاصة فيتامينات ب المركب لدعم تغذية الأعصاب وتسريع الشفاء.
أدوية الألم العصبي مثل الجابابنتين لتخفيف الإحساس بالحرقة والتنميل.
مضادات الاكتئاب ثلاثية الحلقات التي تساعد في تقليل الألم العصبي المزمن.
حقن الكورتيزون الموضعية: تُستخدم في الحالات التي يعاني فيها المريض من التهاب شديد، حيث تساعد على تقليل الضغط على العصب بشكل مباشر.
العلاج الطبيعي
يُعتبر العلاج الطبيعي جزءًا أساسيًا من خطة التعافي، إذ يساعد على:
تقوية عضلات اليد والساعد.
تحسين مرونة الأوتار والأربطة.
تقليل الضغط الواقع على العصب.
تعليم المريض كيفية أداء الأنشطة اليومية دون إجهاد يده.
ويتم ذل باستخدام تمارين خاصة وتقنيات علاجية متقدمة تهدف إلى تحسين الوظيفة والحد من تكرار الإصابة.
العلاج بالمنظار
في الحالات الناتجة عن انضغاط العصب — مثل متلازمة النفق الرسغي — يُعد العلاج بالمنظار خيارًا حديثًا وفعّالًا.
ويتميز هذا الأسلوب بـ:
شقوق جراحية صغيرة جدًا،
إزالة الضغط عن العصب عبر كاميرا دقيقة وأدوات خاصة،
ألم أقل بعد العملية،
سرعة أكبر في التعافي مقارنة بالجراحة التقليدية،
انخفاض واضح في معدل المضاعفات.
العلاج الجراحي
يتم اللجوء للجراحة عندما لا يحقق العلاج التحفظي والدوائي النتائج المطلوبة، أو في الحالات المعقدة التي تستدعي تدخلاً مباشرًا، مثل:
إزالة نتوءات عظمية ضاغطة على العصب.
علاج انفتاق القرص الذي يسبب ضغطًا شديدًا.
قطع الرباط الرسغي في متلازمة النفق الرسغي لإتاحة مساحة أوسع لمرور العصب بشكل طبيعي.
وتتطلب هذه الخطوات تقييمًا دقيقًا للحالة، لذلك يُنصح بالاعتماد على طبيب متخصص يمتلك الخبرة في تشخيص وعلاج مشكلات الأعصاب في اليد لضمان خطة علاج فعّالة وآمنة.
في الختام، يُعد التهاب أعصاب اليد من الحالات التي قد تؤثر بشكل كبير على جودة الحياة إذا لم تُشخَّص وتُعالج في الوقت المناسب، إلا أن التقدم الطبي وتنوع خيارات العلاج—من الأساليب التحفظية والدوائية إلى العلاج الطبيعي والتدخلات المتقدمة مثل المنظار—جعل التحكم في الأعراض واستعادة وظيفة اليد أمرًا ممكنًا وفعّالًا في معظم الحالات. ويبقى التشخيص الدقيق والمتابعة مع طبيب مختص من أهم العوامل لضمان الوصول إلى أفضل النتائج، والحد من المضاعفات، وتسريع العودة للحياة اليومية بصورة طبيعية وآمنة.
الاسئله الشائعه:
ما هي أبرز أعراض التهاب الأعصاب الحسية؟
تشمل الأعراض الحسية الشائعة: • وخز وتنميل يبدأ عادة في اليدين أو القدمين. • إحساس بالحرقان أو حرارة في المنطقة المصابة. • ألم يشبه الصعقة الكهربائية. • حساسية مفرطة للمس. • فقدان الإحساس تدريجيًا في الحالات المتقدمة.
كيف يتم تشخيص التهاب الأعصاب بدقة؟
يعتمد التشخيص على عدة خطوات، أهمها: • أخذ التاريخ المرضي لمعرفة تطور الأعراض والأمراض المصاحبة. • الفحص الإكلينيكي لتقييم الإحساس والحركة وقوة العضلات. • الفحوصات التشخيصية مثل تحاليل الدم، الرنين المغناطيسي، الموجات فوق الصوتية، وتخطيط الأعصاب والعضلات (EMG/NCS). وتساعد هذه الخطوات في تحديد نوع الالتهاب وسببه بدقة.
متى يحتاج المريض لتدخل جراحي؟
يُوصى بالتدخل الجراحي عندما: • تفشل العلاجات التحفظية والدوائية في تحسين الحالة. • يكون هناك ضغط شديد على العصب مثل حالات النفق الرسغي. • وجود نتوءات عظمية أو أورام تضغط على العصب. • حدوث تلف عصبي يتطلب إزالة الضغط أو إصلاح العصب جراحيًا.