يبحث الكثير من المرضى عن طبيب متخصص يمتلك الخبرة والكفاءة لعلاج أمراض المخ والأعصاب والعمود الفقري، خاصة مع تعقّد هذه الحالات وحاجتها إلى تشخيص دقيق وخطة علاجية متكاملة. ويُعد الأستاذ الدكتور يسري الحميلي من الأسماء البارزة في مجال جراحة المخ والأعصاب، لما يتمتع به من خبرة طويلة في التعامل مع مختلف المشكلات العصبية والمرضية، سواء المرتبطة بالمخ أو الأعصاب الطرفية أو العمود الفقري.
ويعتمد الدكتور يسري الحميلي على أحدث الوسائل التشخيصية والتقنيات العلاجية المتطورة، بما يضمن الوصول إلى التشخيص الصحيح ووضع خطة علاج مناسبة لكل حالة على حدة، مع مراعاة أعلى معايير الأمان الطبي. كما يحرص على تقديم رعاية طبية شاملة تهدف إلى تخفيف الألم، وتحسين الوظائف العصبية، ومساعدة المرضى على استعادة نمط حياتهم الطبيعي في أسرع وقت ممكن.
ونظرًا لما يتمتع به من سمعة طبية متميزة وثقة واسعة بين المرضى، أصبح الأستاذ الدكتور يسري الحميلي خيارًا مناسبًا لكل من يبحث عن رعاية متخصصة ودقيقة في مجال المخ والأعصاب والعمود الفقري داخل التجمع الخامس، خاصة في الحالات التي تتطلب خبرة عالية وتدخلاً طبيًا مدروسًا.
افضل دكتور مخ واعصاب في التجمع الخامس
يُعد الأستاذ الدكتور يسري الحميلي من أبرز المتخصصين في مجال جراحة المخ والأعصاب في التجمع الخامس، حيث يمتلك خلفية علمية قوية وخبرة عملية واسعة في تشخيص وعلاج أمراض المخ والأعصاب بمختلف أنواعها. وقد حرص خلال مسيرته الطبية على تطبيق ما اكتسبه من علم وخبرة داخل كبرى المستشفيات، مع الالتزام بأحدث المعايير الطبية والتقنيات العلاجية الحديثة.
وتمتد خبرة الدكتور يسري الحميلي إلى إجراء العديد من الجراحات الدقيقة والمعقدة، سواء للبالغين أو الأطفال، بما في ذلك الحالات ذات الخطورة العالية، وهو ما ساهم في تحقيق نتائج إيجابية ومعدلات نجاح مرتفعة في نسبة كبيرة من العمليات. ويعكس هذا النجاح قدرته على التعامل مع الحالات الصعبة بدقة وكفاءة، إلى جانب اهتمامه بتقديم رعاية طبية متكاملة تضع سلامة المريض وتحسين جودة حياته في المقام الأول.
دكتور مخ وأعصاب في الرحاب
إذا كنت من سكان مدينة الرحاب وتبحث عن دكتور مخ وأعصاب وعمود فقري في التجمع الخامس يتمتع بخبرة واسعة في تشخيص وعلاج الحالات العصبية بدقة، فإن الأستاذ الدكتور يسري الحميلي يُعد من الخيارات المتميزة التي يفضلها كثير من المرضى.
يمتلك الدكتور يسري الحميلي خبرة طويلة في التعامل مع مختلف أمراض المخ والأعصاب والعمود الفقري، مع اعتمادٍ واضح على أحدث الأساليب الطبية المتبعة عالميًا.
وتقع عيادة الدكتور يسري الحميلي بالقرب من مدينة الرحاب والتجمع الخامس، وهي مجهزة بأحدث الأجهزة الطبية والتقنيات التشخيصية المتطورة، ما يساعد على تشخيص أدق الحالات المرضية في وقت قياسي ووضع خطة علاج مناسبة لكل مريض وفقًا لطبيعة حالته. كما يحرص على تقديم رعاية طبية شاملة تجمع بين الدقة، والأمان، وراحة المريض في جميع مراحل التشخيص والعلاج.
دكتور مخ وأعصاب أطفال في التجمع الخامس
تتطلب أمراض المخ والأعصاب لدى الأطفال دقة شديدة في التشخيص وخبرة خاصة في التعامل مع الحالات الدقيقة، نظرًا لحساسية الجهاز العصبي في المراحل العمرية المبكرة. لذلك يحرص أولياء الأمور على اختيار طبيب متخصص يمتلك الكفاءة العلمية والخبرة العملية في هذا المجال الدقيق.
ويُعد الأستاذ الدكتور يسري الحميلي من الأطباء المتخصصين في جراحة مخ وأعصاب الأطفال في التجمع الخامس، حيث يمتلك خبرة واسعة في تشخيص وعلاج العديد من الحالات العصبية المعقدة لدى الأطفال، بما في ذلك أورام المخ والحالات التي تتطلب تدخلاً جراحيًا دقيقًا. وقد ساهمت خبرته الطويلة واعتماده على أحدث التقنيات الطبية في تحقيق نتائج علاجية إيجابية في عدد كبير من الحالات، مع الحرص الدائم على سلامة الطفل وتحسين حالته الصحية وجودة حياته.
اشهر دكتور مخ واعصاب
على الرغم من توافر عدد كبير من أطباء المخ والأعصاب في مصر، يظل اختيار الطبيب المناسب عاملًا حاسمًا في نجاح العلاج، خاصة في الحالات الدقيقة والمعقدة. ويُعد الأستاذ الدكتور يسري الحميلي من الأسماء البارزة في مجال جراحة المخ والأعصاب، حيث يتمتع بخبرة واسعة في العمل داخل التجمع الخامس والدقي، ويعتمد عليه الكثير من المرضى في تشخيص وعلاج الحالات العصبية الصعبة.
وقد أجرى الدكتور يسري الحميلي عددًا كبيرًا من العمليات الجراحية المعقدة والخطيرة، التي تتطلب مستوى عاليًا من الدقة والمهارة، مع قدرة متميزة على التعامل مع أدق التفاصيل الجراحية ومتابعة المرضى بعد العمليات حتى الوصول إلى أفضل معدلات التعافي الممكنة. ويعكس هذا النهج الطبي المتكامل حرصه الدائم على سلامة المريض وتحقيق نتائج علاجية مستقرة على المدى القريب والبعيد.
احدث جراحات المخ المتقدمة الملاح الجراحى
قام الأستاذ الدكتور يسري الحميلي، أحد أبرز جراحي المخ والأعصاب في مصر، بإجراء عدد كبير من الجراحات الدقيقة والمعقدة في مجال المخ والأعصاب والعمود الفقري، مع تحقيق نتائج علاجية متميزة في العديد من الحالات الصعبة. ويعتمد في ذلك على أحدث التقنيات الجراحية المتقدمة، إلى جانب خبرته الواسعة في التعامل مع الحالات الحرجة.
ومن أبرز الجراحات التي يجريها الدكتور يسري الحميلي ما يلي:
جراحات العمود الفقري
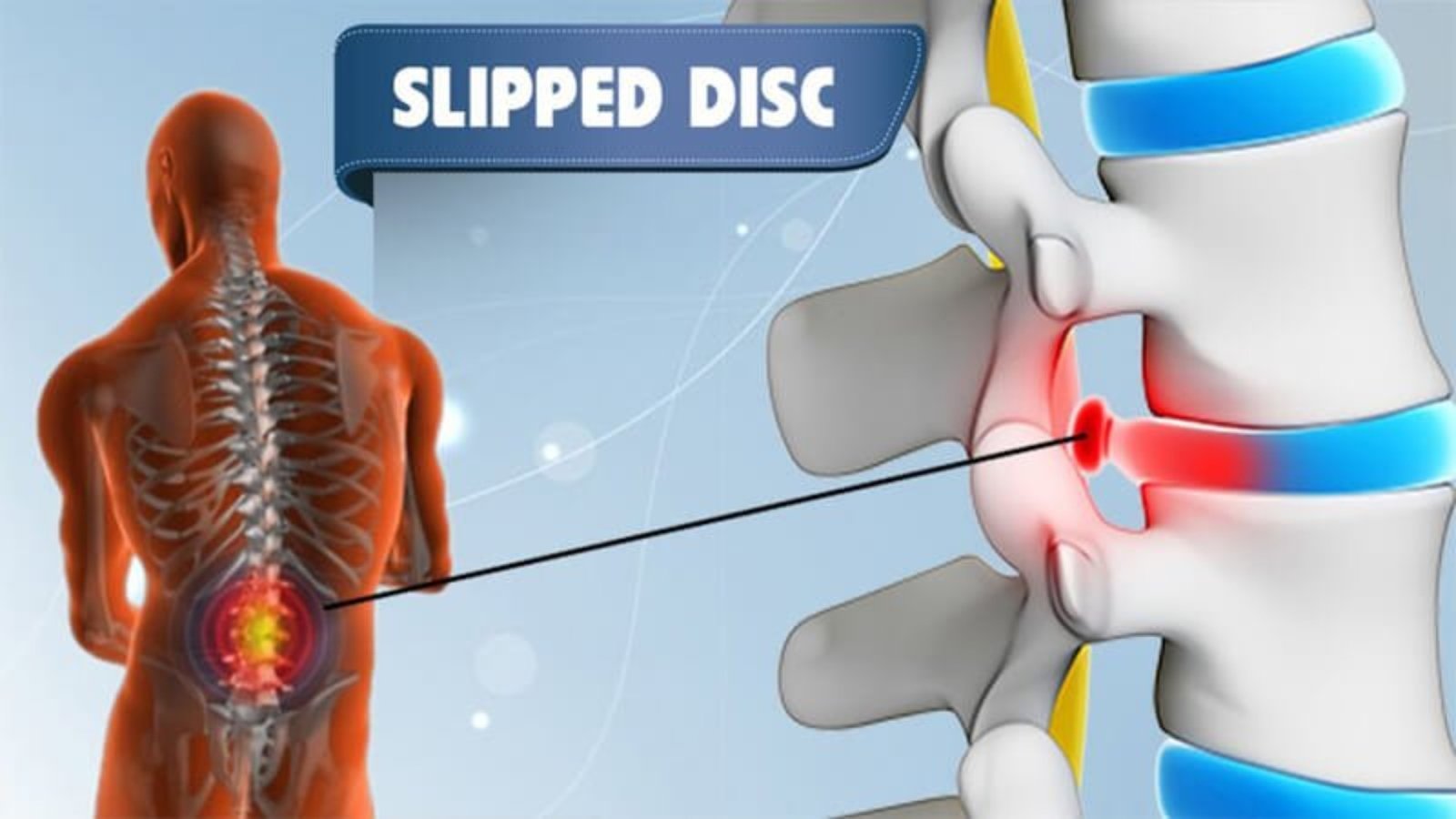
- عمليات الانزلاق الغضروفي العنقي.
- عمليات الانزلاق الغضروفي القطني.
- جراحات التدخل المحدود (المنظار) في العمود الفقري.
- عمليات كسور العمود الفقري.
- جراحات تشوهات العمود الفقري والنخاع الشوكي لدى الأطفال.
جراحات المخ وقاع الجمجمة
- استئصال أورام المخ الحميدة والخبيثة.
- جراحات أورام قاع الجمجمة.
- عمليات استئصال أورام الغدة النخامية باستخدام المنظار.
- جراحات نزيف المخ الحاد وتفريغ النزيف.
- العمليات الجراحية لنزيف المخ أثناء اليقظة (Awake Surgery).
- جراحات الملاحة الجراحية في استئصال أورام المخ بدقة عالية.
جراحات الأوعية الدموية بالمخ
- علاج الوحمة الشريانية والوحمة الدموية بالمخ.
- جراحات التمدد الشرياني بالمخ.
جراحات الأعصاب الطرفية
- جراحات الأعصاب الطرفية.
- جراحات التهاب العصب الخامس.
جراحات ترميم الجمجمة
- عمليات ترقيع عظام الجمجمة باستخدام تقنية الطباعة ثلاثية الأبعاد (3D).
ويحرص الدكتور يسري الحميلي على المتابعة الدقيقة للمرضى بعد العمليات الجراحية، لضمان أفضل نسب تعافٍ ممكنة وتقليل المضاعفات، مع الالتزام الكامل بأعلى معايير الأمان الطبي.
استئصال اورام المخ اثناء اليقظة
تُعد عمليات استئصال أورام المخ أثناء اليقظة من أكثر الجراحات دقة وتعقيدًا في مجال جراحة المخ والأعصاب، ولا يمكن إجراؤها إلا على يد طبيب يمتلك مستوى عاليًا من الخبرة والمهارة. ويُجري هذا النوع من الجراحات الأستاذ الدكتور يسري الحميلي، والذي يُعد من أفضل أطباء المخ والأعصاب في التجمع الخامس، نظرًا لاعتماده على أحدث التقنيات الجراحية المتقدمة والخبرات الدقيقة المطلوبة لمثل هذه العمليات الحساسة.
وتعتمد جراحة المخ أثناء اليقظة على تقنيات حديثة تتيح للجراح مراقبة الوظائف العصبية الحيوية للمريض خلال العملية، مما يساعد على استئصال الورم بأقصى درجة ممكنة مع الحفاظ على سلامة المراكز العصبية المسؤولة عن الحركة، والكلام، والذاكرة. وتُعد هذه الجراحة خيارًا فعالًا بشكل خاص في حالات الأورام القريبة من المناطق الوظيفية الهامة في المخ، حيث تسهم في تقليل المضاعفات وتحقيق أفضل نتائج علاجية ممكنة مع الحفاظ على جودة حياة المريض بعد الجراحة.
استئصال أورام النخاع الشوكي باستخدام الفسيولوجيا العصبية
تُعد أورام النخاع الشوكي من الحالات الدقيقة التي تتطلب تدخلًا جراحيًا عالي المستوى، نظرًا لارتباطها المباشر بالوظائف العصبية والحركية للمريض. ويعتمد الأستاذ الدكتور يسري الحميلي، أحد أبرز أطباء المخ والأعصاب في التجمع الخامس، على أحدث التقنيات المتقدمة في استئصال هذا النوع من الأورام، وعلى رأسها تقنية الفسيولوجيا العصبية أثناء الجراحة (Intraoperative Neurophysiology Monitoring).
وتعتمد هذه التقنية على مجموعة من الوسائل الكهربائية المتطورة، مثل تخطيط كهرباء المخ والأعصاب، والتي تُستخدم لمراقبة النشاط العصبي ووظائف الأعصاب والحبل الشوكي بشكل لحظي أثناء العملية الجراحية. ويُسهم ذلك في التأكد من سلامة المسارات العصبية الحيوية خلال استئصال الورم، مع تقليل احتمالية حدوث أي تأثير سلبي على الوظائف العصبية للمريض.
وتُعد الفسيولوجيا العصبية من أهم التقنيات التي تساعد على تقليل المخاطر والمضاعفات المحتملة أثناء الجراحة، كما تُسهّل التعاون الدقيق بين الجراح وطبيب التخدير، بما يضمن إجراء العملية بأعلى درجات الأمان والدقة. ويساهم هذا الأسلوب المتقدم في رفع نسب نجاح عمليات استئصال أورام النخاع الشوكي، وتحقيق نتائج علاجية أفضل مع الحفاظ على جودة حياة المريض بعد الجراحة.
التواصل مع دكتور مخ وأعصاب في التجمع الخامس
يُعد الأستاذ الدكتور يسري الحميلي من الأطباء المتخصصين في جراحة المخ والأعصاب والعمود الفقري، ويستقبل المرضى في عيادته بالتجمع الخامس، حيث يمكن التواصل هاتفيًا للحجز المسبق والحصول على موعد مناسب دون انتظار، خاصة في الحالات التي تتطلب تدخلاً طبيًا عاجلًا أو استشارة متخصصة.
ويُنصح دائمًا بالتواصل المسبق قبل الزيارة، لتنظيم مواعيد الكشف وضمان الحصول على دور مبكر، مع توفير الوقت والجهد على المرضى.
الجراحات الحديثة التي يجريها الأستاذ الدكتور يسري الحميلي في عملية غضروف الرقبة
يُجري الأستاذ الدكتور يسري الحميلي العديد من الجراحات المتقدمة لعلاج الانزلاق الغضروفي العنقي (غضروف الرقبة)، مع الاعتماد على الميكروسكوب الجراحي والتقنيات الدقيقة التي تساعد على تحديد مكان الإصابة بدقة عالية، وإزالة الجزء الضاغط على الأعصاب مع الحفاظ على سلامة الأنسجة المحيطة.
وتُستخدم هذه الجراحة في الحالات التي لا تستجيب للعلاج التحفظي، مثل:
- استمرار آلام الرقبة والكتف والذراع.
- التنميل أو الضعف في الأطراف العلوية.
- الضغط الشديد على الحبل الشوكي أو جذور الأعصاب.
وتهدف الجراحة إلى تخفيف الضغط العصبي، وتقليل الألم، واستعادة الوظائف العصبية والحركية للمريض بأكبر قدر ممكن من الأمان.
المضاعفات المحتملة لعملية غضروف الرقبة (بصورة علمية دقيقة)
على الرغم من أن جراحات غضروف الرقبة تُعد آمنة عند إجرائها على يد طبيب متخصص، إلا أنها كغيرها من العمليات الجراحية قد يصاحبها بعض المضاعفات المحتملة، والتي تختلف في شدتها ونسب حدوثها، ومنها:
- تسرب السائل النخاعي (CSF Leak) من الأغشية المحيطة بالحبل الشوكي في حالات نادرة.
- صعوبة مؤقتة في البلع أو بحة في الصوت بعد الجراحة، وغالبًا ما تتحسن تدريجيًا.
- الشعور بآلام موضعية في مكان الجراحة خلال الفترة الأولى بعد العملية.
- تأخر التئام العظام أو الفقرات في بعض الحالات، خاصة لدى مرضى هشاشة العظام أو المدخنين.
- في حالات نادرة جدًا، قد تستدعي بعض المضاعفات تدخلًا علاجيًا إضافيًا.
ولهذا السبب، يُعد اختيار جراح مخ وأعصاب ذو خبرة عاملًا أساسيًا في تقليل نسب المضاعفات وتحقيق أفضل النتائج الممكنة، إلى جانب الالتزام بتعليمات ما بعد الجراحة والمتابعة الدورية.
لماذا تختار عيادة الأستاذ الدكتور يسري الحميلي؟
يُعد الأستاذ الدكتور يسري الحميلي من أبرز المتخصصين في جراحة المخ والأعصاب والعمود الفقري في التجمع الخامس، لما يمتلكه من مسيرة أكاديمية وطبية متميزة، وخبرة طويلة في تشخيص وعلاج أدق وأعقد الحالات العصبية وفق أحدث المعايير الطبية.
السيرة الأكاديمية والمهنية
- أستاذ جراحات المخ والأعصاب والعمود الفقري – كلية طب جامعة القاهرة (منذ 2011 حتى الآن).
- أستاذ مساعد بقسم جراحات المخ والأعصاب والعمود الفقري – كلية طب جامعة القاهرة (2006 – 2011).
- مدرس جراحات المخ والأعصاب والعمود الفقري (2001 – 2006).
- مدرس مساعد بالقسم (1997 – 2001).
- نائب بقسم جراحات المخ والأعصاب والعمود الفقري (1997).
- استشاري جراحة المناظير وجراحات المخ والأعصاب.
ما يميز الأستاذ الدكتور يسري الحميلي
- تشخيص دقيق ومتقدم: يعتمد على أحدث وسائل التصوير العصبي والتقييم الإكلينيكي المتقدم لتحديد سبب المشكلة العصبية بدقة.
- خطة علاجية متكاملة: يضع لكل مريض برنامجًا علاجيًا فرديًا يشمل العلاج الدوائي، والعلاج الطبيعي، أو التدخل الجراحي عند الحاجة.
- استخدام أحدث التقنيات الطبية: خبرة واسعة في الجراحات الميكروسكوبية، وجراحات المنظار، والتدخلات المحدودة، مما يقلل الألم ويُسرّع التعافي.
- نتائج علاجية متميزة: تحقيق معدلات تحسن مرتفعة في تخفيف الألم واستعادة الوظائف العصبية والحركية.
- رعاية طبية شاملة: متابعة دقيقة للحالة منذ التشخيص وحتى ما بعد العلاج أو الجراحة لضمان أفضل نتائج ممكنة.
ويحرص الأستاذ الدكتور يسري الحميلي على تقديم رعاية طبية آمنة قائمة على الخبرة العلمية والتطبيق العملي، مع التركيز على راحة المريض وجودة حياته، وهو ما جعله خيارًا موثوقًا للعديد من المرضى الباحثين عن علاج متخصص في مجال المخ والأعصاب والعمود الفقري.
في ظل تعقّد أمراض المخ والأعصاب والعمود الفقري، يبقى اختيار الطبيب المتخصص صاحب الخبرة عاملًا أساسيًا في نجاح العلاج وتقليل المضاعفات. ويُعد الأستاذ الدكتور يسري الحميلي من الأسماء البارزة في هذا المجال داخل التجمع الخامس، لما يمتلكه من خبرة أكاديمية وعملية طويلة، واعتمادٍ على أحدث التقنيات الجراحية والتشخيصية المتقدمة.
ويحرص الدكتور يسري الحميلي على تقديم رعاية طبية شاملة تبدأ بالتشخيص الدقيق، مرورًا باختيار الخطة العلاجية الأنسب، وصولًا إلى المتابعة الدقيقة بعد العلاج أو الجراحة، بما يهدف إلى تحقيق أفضل نتائج ممكنة وتحسين جودة حياة المرضى على المدى القريب والبعيد.
ايضا يمكنكم تصفح المقالات العلمية
الأسئلة الشائعة
متى يحتاج المريض إلى جراحة مخ وأعصاب بدلًا من العلاج التحفظي؟
ما هي جراحة المخ أثناء اليقظة، ومتى يتم اللجوء إليها؟
جراحة المخ أثناء اليقظة هي تقنية جراحية متقدمة تُستخدم في استئصال أورام المخ القريبة من المناطق الوظيفية الحساسة مثل مراكز الحركة أو الكلام. وتتيح هذه الجراحة مراقبة الوظائف العصبية للمريض أثناء العملية، مما يساعد على إزالة الورم بدقة مع الحفاظ على سلامة الوظائف العصبية وتقليل المضاعفات.
هل عمليات غضروف الرقبة آمنة؟ وما نسبة حدوث المضاعفات؟
تُعد عمليات غضروف الرقبة آمنة بدرجة كبيرة عند إجرائها على يد جراح مخ وأعصاب متخصص، خاصة مع استخدام الميكروسكوب الجراحي والتقنيات الحديثة. وقد تحدث بعض المضاعفات النادرة مثل صعوبة مؤقتة في البلع أو آلام موضعية، إلا أن الالتزام بالتعليمات الطبية والمتابعة المنتظمة يقلل من نسب حدوثها بشكل كبير.