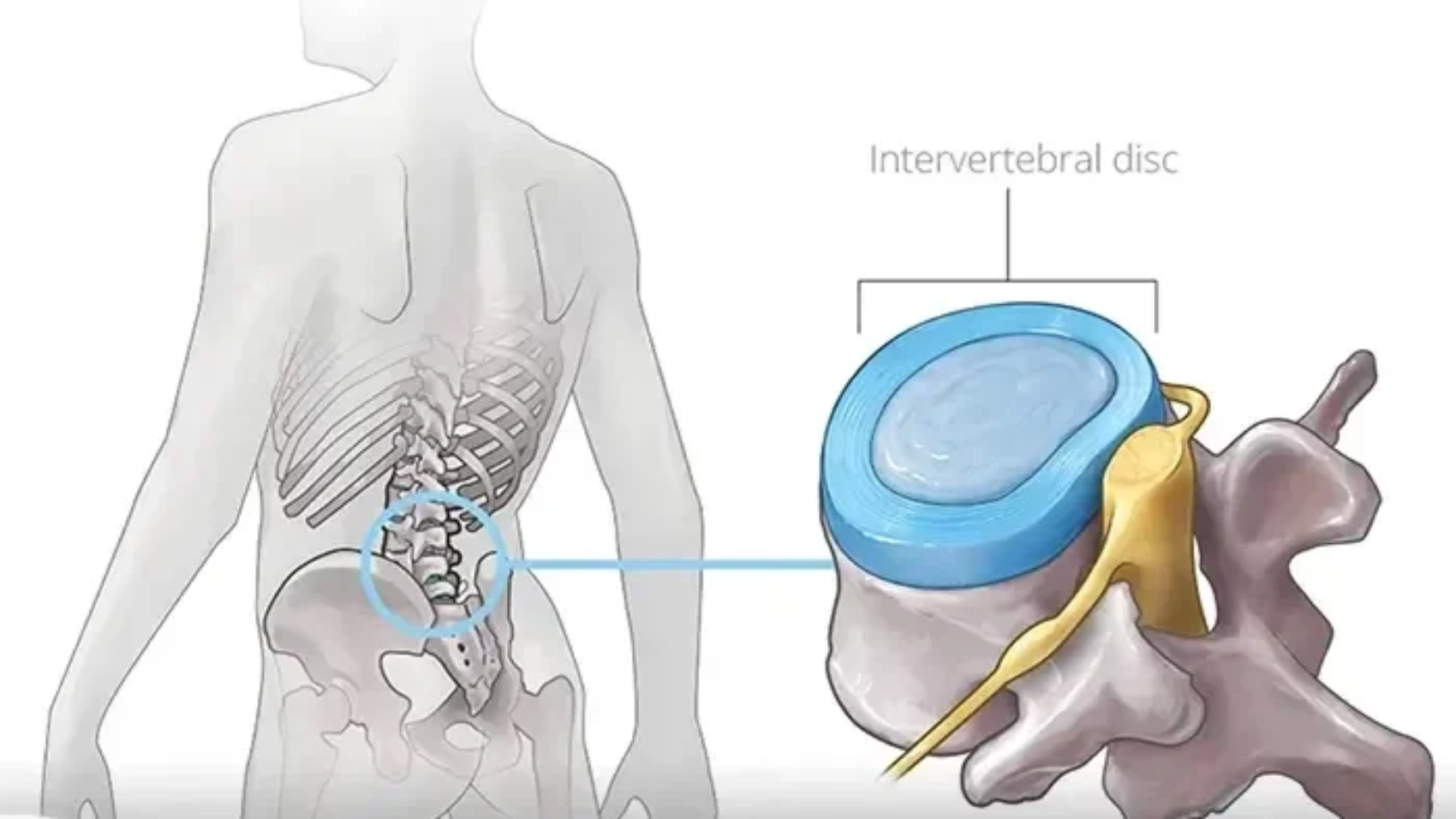
تُعد عملية تثبيت الفقرات من الجراحات الدقيقة التي تُجرى لعلاج العديد من مشكلات العمود الفقري، مثل التزحزح الفقري، والانزلاق الغضروفي المنفجر، وكسور الفقرات، وعدم إتزان العمود الفقري. وتهدف هذه الجراحة إلى إعادة تثبيت الفقرات المصابة وتقليل الضغط على الأعصاب والحبل الشوكي، مما يساهم في تخفيف الألم واستعادة القدرة على الحركة بصورة أفضل.
ورغم أن نجاح العملية الجراحية يمثل خطوة أساسية في رحلة العلاج، فإن مرحلة التعافي بعد الجراحة لا تقل أهمية عن الإجراء نفسه. إذ يعتمد نجاح النتائج على التزام المريض بإرشادات ما بعد العملية، ويأتي في مقدمتها الجلوس الصحيح بعد عملية تثبيت الفقرات، لما له من دور مباشر في حماية الفقرات المثبتة، وتقليل الضغط على موضع الجراحة، وتسريع التئام الأنسجة، والحد من المضاعفات المحتملة.
فالجلوس بطريقة خاطئة بعد العملية قد يؤدي إلى زيادة الألم، وتيبّس العضلات، وتأخر التعافي، بينما يساعد الالتزام بالوضعيات الصحيحة والتمارين التأهيلية التدريجية على استعادة النشاط اليومي بأمان.
وفي هذا المقال، يوضح لكم الدكتور يسري الحميلي – أستاذ واستشاري جراحة المخ والأعصاب والعمود الفقري بكلية طب جامعة القاهرة، الطريقة الصحيحة للجلوس بعد عملية تثبيت الفقرات، وأهم النصائح اليومية للتعافي، وبرنامج التمارين التأهيلية المناسبة، بالإضافة إلى إرشادات التغذية والنوم الصحي، ومتى يمكن العودة إلى ممارسة الحياة الطبيعية بثقة وأمان.
أهمية الجلوس الصحيح بعد عملية تثبيت الفقرات
يُعد الجلوس بعد عملية تثبيت الفقرات بطريقة صحيحة أحد العوامل الأساسية التي تؤثر بشكل مباشر في نجاح مرحلة التعافي بعد الجراحة. فالفقرات المثبتة تحتاج إلى فترة زمنية حتى يكتمل اندماج العظام والتئام الأنسجة المحيطة، وأي ضغط أو وضعية خاطئة خلال هذه المرحلة قد تؤثر سلبًا على نتائج العملية.
وتبرز أهمية الجلوس الصحيح بعد العملية في عدة نقاط، أبرزها:
تقليل الألم والالتهاب
الجلوس بوضعيات غير صحيحة يزيد الضغط على الفقرات والمسامير والدعامات المثبتة، مما قد يؤدي إلى زيادة الألم وتيبس العضلات وحدوث التهابات حول موضع الجراحة. بينما يساعد الجلوس الصحيح على توزيع الضغط بشكل متوازن وتقليل الشعور بالألم.
تعزيز التئام الجرح والعظام
يساعد الحفاظ على استقامة الظهر أثناء الجلوس على ثبات منطقة الجراحة، مما يدعم التئام الجرح الخارجي، ويساهم في اندماج الفقرات المثبتة بشكل سليم خلال الأسابيع الأولى بعد العملية.
الوقاية من المضاعفات المحتملة
الوضعيات الخاطئة قد تزيد من خطر حدوث مضاعفات مثل شدّ على الغرز الجراحية، أو تأخر الالتئام، أو الضغط على الأعصاب. في المقابل، يقلل الالتزام بالجلوس الصحيح من فرص حدوث هذه المشكلات.
تحسين كفاءة العمود الفقري على المدى الطويل
اتباع وضعيات الجلوس الصحية بعد الجراحة يساعد على استعادة التوازن الطبيعي للعمود الفقري، ويقلل من احتمالية الإصابة بآلام الظهر أو مشاكل الفقرات مستقبلًا.
تسريع العودة إلى الحياة الطبيعية
كلما التزم المريض بإرشادات الجلوس الصحيحة والعلاج الطبيعي الموصوف، زادت سرعة التعافي، وأصبح قادرًا على العودة إلى الأنشطة اليومية بشكل آمن وفي وقت أقصر.
لذلك يؤكد الدكتور يسري الحميلي – أستاذ واستشاري جراحة المخ والأعصاب والعمود الفقري – على ضرورة الالتزام بتعليمات الجلوس والحركة بعد عملية تثبيت الفقرات، باعتبارها جزءًا لا يتجزأ من نجاح العملية وتحقيق أفضل النتائج العلاجية.
نصائح للجلوس بشكل صحيح بعد عملية تثبيت الفقرات
يُعد الالتزام بتعليمات الجلوس الصحيحة بعد عملية تثبيت الفقرات جزءًا أساسيًا من برنامج التعافي، حيث يساعد على حماية الفقرات المثبتة، وتقليل الضغط على موضع الجراحة، ودعم التئام العظام والأنسجة بشكل سليم. وفيما يلي أهم النصائح التي يُوصي بها الأطباء خلال الأسابيع الأولى بعد الجراحة:
الراحة وتجنب الإجهاد
احرص على الحصول على قسط كافٍ من الراحة، خاصة خلال الأسابيع الأولى بعد العملية، وتجنب الجلوس لفترات طويلة دون فواصل، لأن الإجهاد الزائد قد يزيد الضغط على الفقرات ويؤخر التعافي.
تغيير الوضعية بانتظام
يُنصح بعدم الجلوس لفترات متواصلة، بل الوقوف والمشي الخفيف كل 20 إلى 30 دقيقة، لتنشيط الدورة الدموية وتقليل التيبّس العضلي ومنع الضغط المستمر على الفقرات المثبتة.
الحفاظ على وضعية جلوس سليمة
عند الجلوس، حافظ على استقامة الظهر، مع إرخاء الكتفين وتثبيت القدمين على الأرض. ويمكن استخدام وسادة طبية صغيرة لدعم أسفل الظهر، مع تجنب الانحناء للأمام أو الالتواء المفاجئ للجذع.
اختيار كرسي داعم للظهر
استخدم كرسيًا مريحًا مزودًا بمسند ظهر جيد، ويفضل أن يكون بارتفاع مناسب يسمح بأن تكون الركبتان في مستوى الوركين أو أقل قليلًا، مما يساعد على توزيع الضغط بشكل متوازن على العمود الفقري.
الالتزام بتعليمات الطبيب والعلاج الطبيعي
قد يصف الطبيب برنامجًا محددًا للعلاج الطبيعي بعد العملية، ويجب الالتزام به بدقة، لأنه مصمم لتقوية عضلات الظهر تدريجيًا وتحسين القدرة على الجلوس والحركة بأمان.
متى يجب استشارة الطبيب بعد عملية تثبيت الفقرات؟
بعد عملية تثبيت الفقرات، من الطبيعي أن يشعر المريض ببعض الألم والانزعاج في الأيام الأولى بعد الجراحة، خاصة أثناء الحركة أو الجلوس. ويُعد ذلك جزءًا طبيعيًا من مرحلة التعافي. ومع ذلك، هناك بعض العلامات التحذيرية التي تستدعي مراجعة الطبيب فورًا، لأنها قد تشير إلى حدوث مضاعفات تحتاج إلى تدخل طبي سريع.
ومن أهم هذه العلامات:
- ألم شديد ومستمر لا يستجيب للمسكنات
إذا استمر الألم بقوة ولم يتحسن مع الأدوية الموصوفة أو الراحة، فقد يشير ذلك إلى التهاب أو ضغط غير طبيعي على الأعصاب.
- احمرار أو تورم أو إفرازات من مكان الجرح
ظهور احمرار متزايد، أو تورم، أو خروج إفرازات من الجرح قد يدل على وجود عدوى في موضع العملية.
- ارتفاع درجة الحرارة أو القشعريرة
الحمّى بعد الجراحة قد تكون علامة على عدوى داخلية تستدعي التقييم الطبي الفوري.
- صعوبة في التبول أو التحكم في التبرز
قد يشير ذلك إلى ضغط على الأعصاب المسؤولة عن وظائف المثانة والأمعاء، ويُعد عرضًا مهمًا لا يجب إهماله.
- تنميل أو ضعف متزايد في الساقين أو القدمين
زيادة التنميل أو ضعف العضلات قد تدل على تأثر الأعصاب وتحتاج إلى فحص عاجل.
- تورم أو احمرار في الساقين أو القدمين
قد يكون علامة على تكوّن جلطة دموية في الأوردة، خاصة في الأسابيع الأولى بعد الجراحة.
- صعوبة في التنفس أو ألم في الصدر
قد تشير هذه الأعراض إلى جلطات رئوية، وهي حالة طبية طارئة تستوجب التوجه إلى المستشفى فورًا.
- دوخة شديدة أو شعور بالإغماء
قد تنتج عن انخفاض ضغط الدم أو الجفاف بعد العملية وتحتاج إلى تقييم طبي.
- اضطرابات نفسية واضحة مثل القلق أو الاكتئاب الشديد
بعض المرضى قد يمرون بتغيرات نفسية بعد الجراحة، وإذا أثرت على النوم أو الحياة اليومية، يُنصح باستشارة الطبيب.
ويؤكد الأستاذ الدكتور يسري الحميلي أن المتابعة المنتظمة بعد عملية تثبيت الفقرات والالتزام بإبلاغ الطبيب بأي أعراض غير طبيعية، تضمن التعافي الآمن وتجنّب المضاعفات المحتملة
ما هي فترة التعافي بعد عملية تثبيت الفقرات؟
تختلف مدة التعافي بعد عملية تثبيت الفقرات من مريض لآخر، تبعًا لعمر المريض، وحالته الصحية العامة، وعدد الفقرات المثبتة، والتقنية الجراحية المستخدمة. لكن بوجه عام، تمتد فترة الشفاء الكامل واندماج الفقرات العظمية من 3 إلى 6 شهرًا.
خلال الأسابيع الأولى بعد الجراحة، من الطبيعي الشعور ببعض الألم والانزعاج، ويصف الطبيب مسكنات مناسبة للسيطرة على الألم. ومع مرور الوقت، يبدأ الألم في التراجع تدريجيًا، ويُسمح للمريض بممارسة أنشطة خفيفة مثل المشي، لما له من دور مهم في تنشيط الدورة الدموية وتسريع التعافي. وبعد حوالي 2إلى 4 أسابيع يمكن العودة إلى معظم الأنشطة اليومية البسيطة، مع ضرورة تجنب المجهود الشاق ورفع الأشياء الثقيلة أو ممارسة الرياضات العنيفة لمدة 3 إلى 6 أشهر أو حسب تعليمات الطبيب.
كما يوصي الطبيب في بعض الحالات ببرنامج العلاج الطبيعي وإعادة التأهيل، والذي يهدف إلى تقوية عضلات الظهر والبطن، وتحسين مرونة العمود الفقري، واستعادة القدرة على الحركة والجلوس بشكل آمن.
ومن المهم خلال فترة التعافي الالتزام بتعليمات الطبيب المتعلقة بالراحة، والنوم الجيد، والتغذية الصحية الغنية بالبروتين والكالسيوم وفيتامين د، لما لها من دور أساسي في تسريع التئام العظام.
ويؤكد الأستاذ الدكتور يسري الحميلي أن نجاح عملية تثبيت الفقرات لا يعتمد فقط على مهارة الجراح، بل أيضًا على التزام المريض بخطة التعافي والإرشادات اليومية بعد الجراحة، وهو ما يضمن الوصول إلى أفضل نتيجة علاجية ممكنة.
في النهاية تعد مرحلة ما بعد عملية تثبيت الفقرات مرحلة محورية لا تقل أهمية عن الجراحة نفسها، إذ يعتمد نجاح العملية على وعي المريض والتزامه بتعليمات الطبيب، خاصة ما يتعلق بطريقة الجلوس الصحيحة، والحركة الآمنة، والعلاج الطبيعي، ونمط الحياة الصحي. فالجلوس السليم، وتجنب الإجهاد، والمتابعة الطبية المنتظمة، كلها عوامل تساهم في حماية الفقرات المثبتة، وتسريع التعافي، والعودة إلى ممارسة الحياة اليومية بثقة وأمان. ويؤكد الأستاذ الدكتور يسري الحميلي أن الالتزام بهذه الإرشادات هو الطريق الأمثل لتحقيق أفضل النتائج والحفاظ على صحة العمود الفقري على المدى الطويل.
الأسئلة الشائعة
- متى يمكن الجلوس بعد عملية تثبيت الفقرات؟
يمكن الجلوس بعد العملية وفقًا لتعليمات الطبيب، وغالبًا ما يكون ذلك خلال الأيام الأولى، ولكن لفترات قصيرة مع الالتزام بالوضعية الصحيحة، وتجنب الجلوس الطويل دون تغيير الوضعية أو الحركة الخفيفة. - ما هي الطريقة الصحيحة للجلوس بعد عملية تثبيت الفقرات؟
يُنصح بالجلوس مع استقامة الظهر، وإرخاء الكتفين، وتثبيت القدمين على الأرض، واستخدام كرسي داعم للظهر مع وسادة صغيرة لدعم أسفل الظهر، مع تجنب الانحناء للأمام أو الالتواء المفاجئ. - كم تستغرق فترة التعافي بعد عملية تثبيت الفقرات؟
تختلف فترة التعافي من مريض لآخر، لكن غالبًا تمتد من3إلى 6 شهرًا حتى يكتمل اندماج الفقرات، مع تحسن تدريجي يسمح بالعودة للأنشطة اليومية البسيطة بعد 2 إلى 4 أسابيع، مع الالتزام بتعليمات الطبيب والعلاج الطبيعي.