يُعد الاستسقاء الدماغي من الحالات الصحية التي قد تُثير القلق لدى المرضى وذويهم، نظرًا لتأثيره المباشر على حياة الإنسان اليومية.
ومع ذلك، فإن التطور الملحوظ في المجال الطبي وازدياد الوعي بأساليب التعامل مع هذه الحالة أسهما في تحسين فرص السيطرة عليها وتحقيق نتائج علاجية ناجحة في كثير من الحالات.
في هذا المقال، نقدم نظرة مبسطة وسلسة حول الاستسقاء الدماغي، مع التركيز على أهمية التشخيص والمتابعة الطبية، ودور الرعاية المتخصصة في تحسين الحالة الصحية للمريض
الإستسقاء الدماغي:
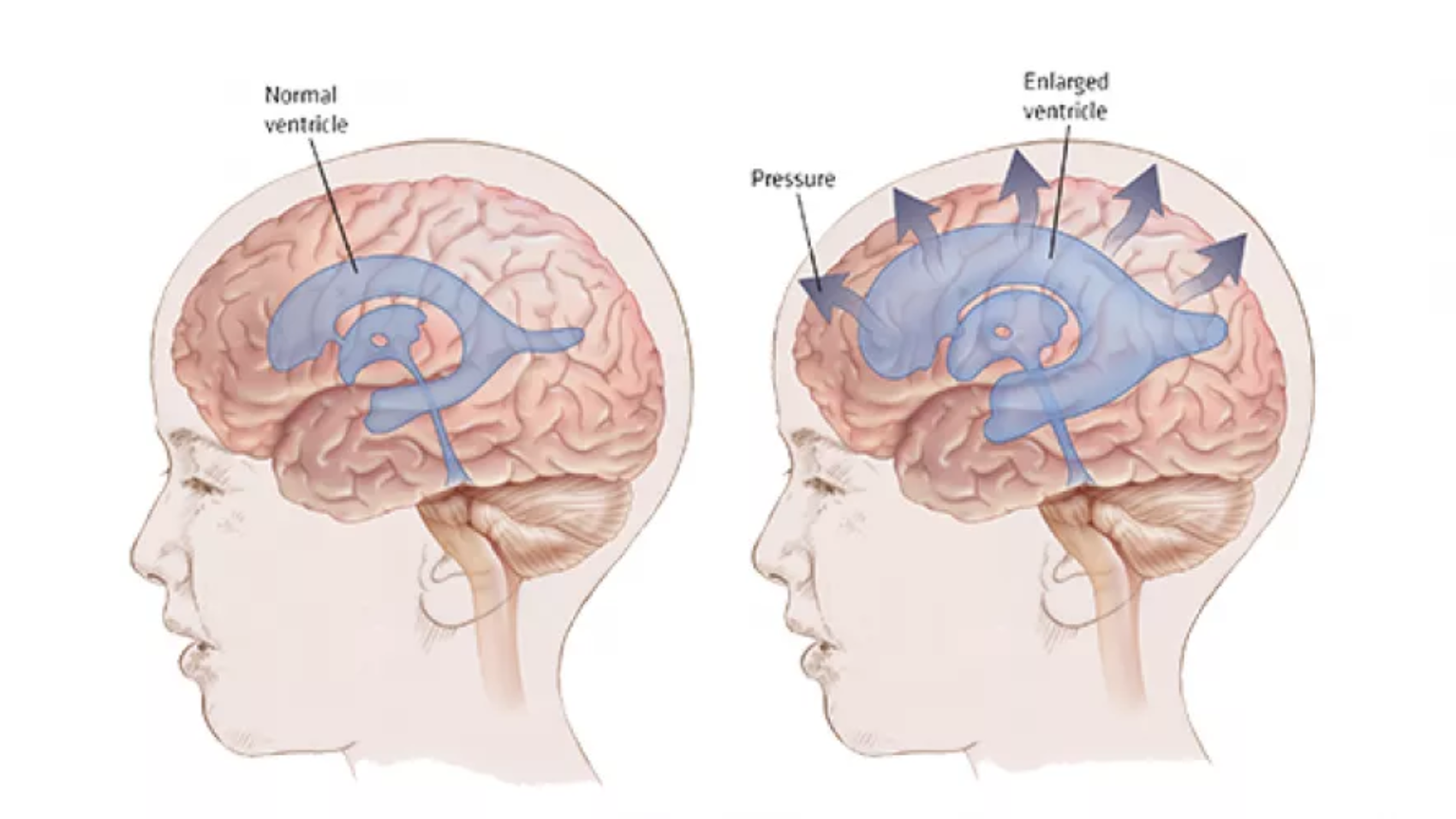
الإستسقاء الدماغي، المعروف أيضًا باستسقاء الرأس، هو حالة طبية يحدث فيها اضطراب في توازن السائل النخاعي داخل الدماغ. في الوضع الطبيعي، يدور هذا السائل عبر بطينات الدماغ ويحيط بالحبل الشوكي ليؤدي دورًا أساسيًا في حماية الجهاز العصبي المركزي ودعم وظائفه. وعند اختلال هذا التوازن، يتجمع السائل داخل البطينات، مما يؤدي إلى توسّعها وإرتفاع الضغط داخل الجمجمة.
يؤدي ازدياد الضغط الناتج عن تراكم السائل إلى التأثير المباشر على أنسجة الدماغ ووظائفه المختلفة، وقد يتسبب ذلك في مضاعفات متفاوتة الشدة إذا لم تتم المتابعة الطبية المناسبة. ويُعد هذا الارتفاع في الضغط هو العامل الرئيسي في تطور المشكلات المرتبطة بهذه الحالة.
يُقسم الاستسقاء الدماغي إلى نوعين رئيسيين:
الاستسقاء الدماغي التواصلي (الاتصالي): حيث يستمر تدفق السائل النخاعي بين بطينات الدماغ، لكن يحدث خلل في آلية تصريفه أو امتصاصه.
الاستسقاء الدماغي غير التواصلي (الانسدادي): وفيه يتعطل مرور السائل داخل بعض المسارات الداخلية في الدماغ، مما يؤدي إلى تجمعه في مناطق محددة.
الأسباب:
أسباب الاستسقاء الدماغي:
ينتج الاستسقاء الدماغي عن اضطراب في التوازن الطبيعي بين كمية السائل الدماغي النخاعي التي يتم إفرازها وكمية السائل التي يتم امتصاصها داخل الجهاز العصبي المركزي، مما يؤدي إلى تراكمه داخل بطينات الدماغ. وتتعدد الأسباب التي قد تؤدي إلى ذلك، وتشمل ما يلي:
أولًا: الأسباب الشائعة
- التشوهات الخلقية: مثل بعض العيوب التي تصيب الدماغ أو النخاع الشوكي، بما في ذلك السنسنة المشقوقة.
- الإصابات والصدمات: كإصابات الرأس القوية أو النزيف داخل الدماغ.
- الالتهابات: مثل التهاب السحايا أو بعض العدوى الفيروسية التي قد تؤثر على الدماغ، سواء في مرحلة الطفولة أو أثناء الحمل.
- الأورام الدماغية: التي قد تضغط على المسارات الطبيعية لتدفق السائل النخاعي.
- اضطرابات النمو العصبي: مثل القيلة الدماغية أو تشوهات أخرى في الجهاز العصبي.
ثانيًا: آلية حدوث الخلل في السائل النخاعي
يُفرَز السائل الدماغي النخاعي من الأنسجة المبطنة لبطينات الدماغ، ثم ينتقل عبر القنوات إلى الفراغات المحيطة بالدماغ والعمود الفقري، حيث يتم امتصاصه بشكل أساسي عبر الأوعية الدموية الموجودة على سطح الدماغ. وعند حدوث خلل في هذه الدورة الطبيعية، يبدأ السائل في التراكم داخل البطينات.
ثالثًا: العوامل المؤدية إلى زيادة السائل النخاعي
الانسداد: ويُعد من أكثر الأسباب شيوعًا، حيث يحدث انسداد جزئي أو كلي في مسارات تدفق السائل بين البطينات أو بين البطينات والمساحات المحيطة بالدماغ.
- ضعف الامتصاص: وهو سبب أقل شيوعًا، وغالبًا ما يرتبط بحالات التهابية أو تلف في أنسجة الدماغ.
- فرط إفراز السائل: وهي حالات نادرة يُنتج فيها السائل النخاعي بمعدل يفوق قدرة الجسم على امتصاصه.
رابعًا: أهمية السائل الدماغي النخاعي
يلعب السائل الدماغي النخاعي دورًا حيويًا في الحفاظ على وظائف الدماغ، حيث:
- يساعد الدماغ على الطفو داخل الجمجمة وتقليل الضغط الناتج عن وزنه.
- يوفر حماية لأنسجة الدماغ من الصدمات.
- يساهم في التخلص من الفضلات الناتجة عن عمليات الأيض.
- يحافظ على ثبات الضغط داخل الدماغ مع التغيرات الطبيعية في ضغط الدم.
الأعراض:
أعراض الإستسقاء الدماغي حسب الفئة العمرية
تختلف أعراض الاستسقاء الدماغي من شخص لآخر باختلاف العمر، وشدة الحالة، وسرعة تطورها. وقد تظهر العلامات بشكل واضح في بعض الفئات، بينما تكون أكثر تدريجية أو خفية في فئات أخرى، خاصة لدى كبار السن.
أعراض الاستسقاء الدماغي عند الرضع
تظهر الأعراض لدى الأطفال الرضع نتيجة عدم اكتمال التحام عظام الجمجمة، وتشمل:
- زيادة ملحوظة في حجم الرأس مقارنة بالعمر
- القيء المتكرر دون سبب واضح
- صعوبة في الرضاعة أو ضعف الشهية
- النعاس الزائد أو قلة النشاط
- تأخر النمو الحركي أو الذهني
أعراض الاستسقاء الدماغي عند الأطفال الأكبر سنًا والبالغين
في هذه الفئة العمرية، تكون الجمجمة مكتملة النمو، لذلك تظهر الأعراض نتيجة زيادة الضغط داخل الدماغ، وتشمل:
- صداع مستمر أو متكرر
- الغثيان أو القيء
- اضطرابات في الرؤية
- صعوبة التركيز وضعف الانتباه
- فقدان التوازن أو صعوبة المشي
- ضعف الذاكرة أو تباطؤ التفكير
أعراض الاستسقاء الدماغي عند كبار السن (الضغط الطبيعي – NPH) (متلازمه آدم حكيم)
يُعد الاستسقاء الدماغي ذي الضغط الطبيعي من الأنواع الشائعة لدى البالغين فوق سن 60 عامًا، وغالبًا ما تتطور أعراضه تدريجيًا، وتشمل:
- صعوبة في المشي، مع الإحساس بثقل القدمين أو بطء الحرك
- ضعف التناسق الحركي وفقدان الاتزان
- تراجع الذاكرة والقدرات الذهنية
- فقدان السيطرة على التبول أو الحاجة المتكررة إليه
- تدهور مهارات التفكير والاستدلال مع الوقت
متى تستدعي الأعراض التدخل الطبي؟
تتطلب هذه الأعراض تقييمًا طبيًا دقيقًا، خاصة عند ظهور أكثر من عرض في الوقت نفسه أو زيادتها بشكل تدريجي، إذ يُسهم التشخيص المبكر في تحسين فرص العلاج وتقليل المضاعفات المحتملة.
كيفية علاج حالات الاستسقاء الدماغي:
يعتمد علاج الاستسقاء الدماغي بشكل أساسي على سبب الحالة، ونوعها، وشدتها، إضافة إلى عمر المريض وحالته الصحية العامة. وفي أغلب الحالات، يهدف العلاج إلى تصريف السائل الدماغي النخاعي الزائد وتقليل الضغط على أنسجة الدماغ، مع تحسين الوظائف العصبية وجودة الحياة.
أولًا: التدخل الجراحي لعلاج الاستسقاء الدماغي
- تركيب صمام ما بين المخ والبطن (VP Shunt)
تُعد هذه الجراحة أكثر طرق علاج استسقاء الدماغ شيوعًا وفعالية. تعتمد هذه الطريقة على زرع أنبوب مرن مزود بصمام خاص، يُوضع أحد طرفيه داخل أحد بطينات الدماغ، بينما يُمرر الطرف الآخر أسفل الجلد إلى جزء آخر من الجسم مثل تجويف البطن أو القلب، حيث يتم امتصاص السائل الزائد بسهولة.
يساعد الصمام الموجود بالتحويلة على تنظيم تدفق السائل في الاتجاه الصحيح وبمعدل مناسب. وغالبًا ما يحتاج المريض إلى استخدام التحويلة مدى الحياة، مع ضرورة المتابعة الطبية المنتظمة للتأكد من سلامتها وعدم حدوث انسداد أو عدوى.
الفرق بين الأطفال والكبار في التحويلة:
عند الأطفال، قد يتطلب الأمر تعديل طول الأنبوب مع النمو.
أما لدى البالغين وكبار السن، فعادةً لا يحتاج طول الأنبوب إلى تغيير لاحقًا.
- فغر البطين الثالث بالمنظار (Endoscopic Third Ventriculostomy – ETV)
يُستخدم هذا الإجراء غالبًا في حالات الاستسقاء الدماغي الانسدادي. يتم خلاله إدخال منظار دقيق مزود بكاميرا داخل الدماغ، ثم يقوم الجراح بعمل فتحة صغيرة في قاع أحد البطينات، ما يسمح بتصريف السائل النخاعي واستعادة تدفقه الطبيعي دون الحاجة إلى تركيب تحويلة.
يُعد هذا الخيار مناسبًا لبعض المرضى، خاصةً الذين لا يُفضل لديهم الاعتماد طويل الأمد على التحويلة.
- إزالة الانسداد الجراحي
في الحالات التي يكون فيها الاستسقاء الدماغي ناتجًا عن وجود ورم أو كيس أو انسداد واضح، قد يكون العلاج الأمثل هو إزالة هذا العائق جراحيًا، مما يسمح بعودة السائل النخاعي إلى مساره الطبيعي.
ثانيًا: العلاجات الدوائية
تُستخدم الأدوية في بعض الحالات المحدودة للمساعدة على تقليل إنتاج السائل الدماغي النخاعي أو السيطرة على بعض المضاعفات، لكنها لا تُعد حلًا نهائيًا للاستسقاء الدماغي، وغالبًا ما تكون مكملة للعلاج الجراحي.
ثالثا: العلاجات الداعمة والتأهيلية
قد يحتاج بعض المرضى، خاصة الأطفال، إلى برامج علاجية داعمة حسب تأثير الاستسقاء الدماغي على الوظائف العصبية، وتشمل:
- العلاج الطبيعي لتحسين الحركة والتوازن
- العلاج الوظيفي لتطوير المهارات اليومية
- العلاج النمائي لتحسين القدرات الذهنية والسلوكية
- الدعم النفسي والاجتماعي للمريض وأسرته
- خدمات تعليمية خاصة للأطفال الذين يعانون من صعوبات تعلم
أما البالغون الذين يعانون من مضاعفات طويلة الأمد، فقد يحتاجون إلى دعم من اختصاصيي التأهيل أو رعاية الذاكرة والوظائف الإدراكية.
تشخيص الاستسقاء الدماغي وخطة العلاج
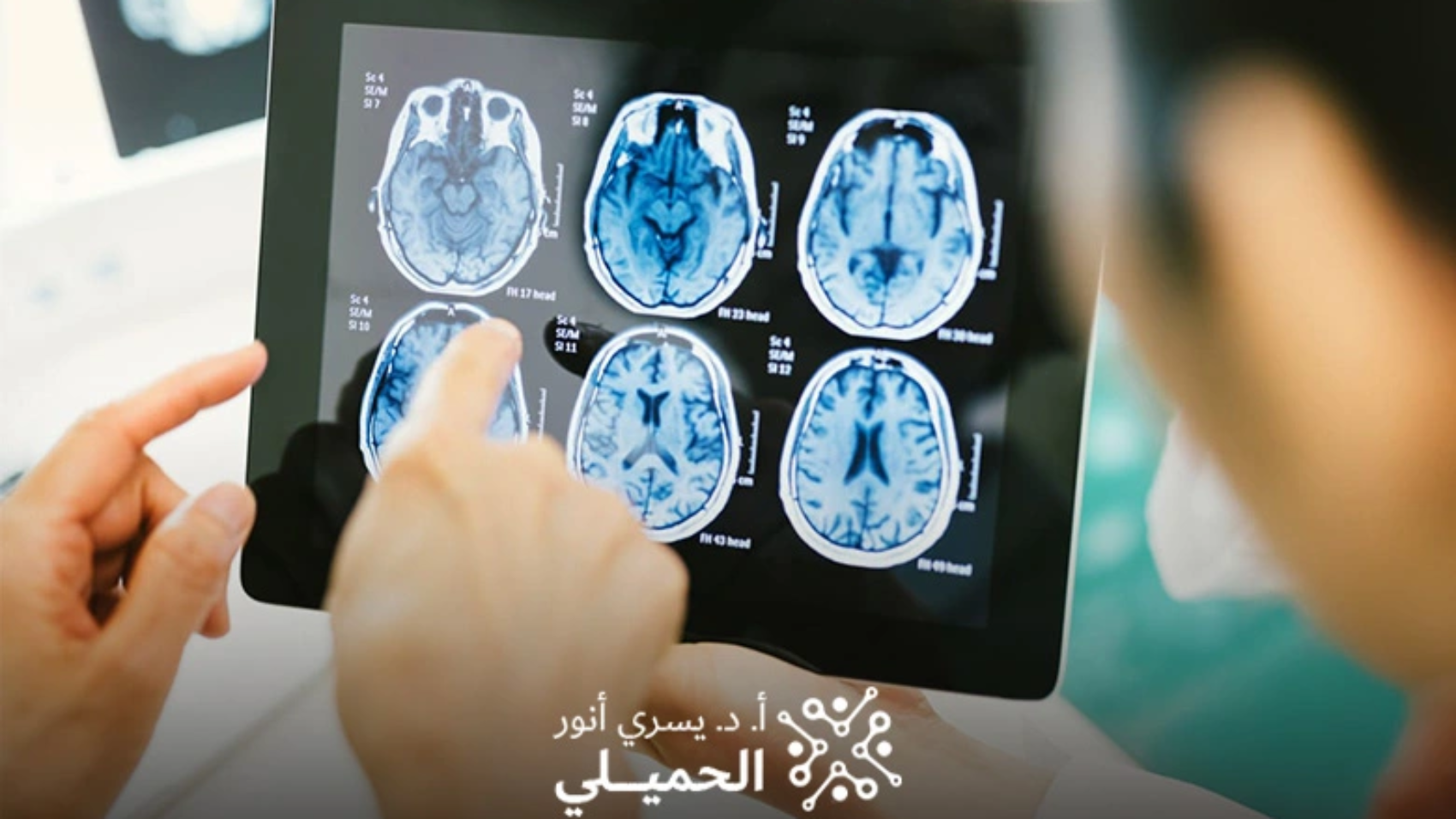
يتم تشخيص الاستسقاء الدماغي بعد استشارة جراح المخ والأعصاب، من خلال إجراء الأشعة المقطعية (CT Scan) أو الرنين المغناطيسي (MRI) على المخ أو الرنين المغناطيسي لقياس دورة السائل النخاعي MR Flowmetry)). وبناءً على نتائج الفحوصات، يتم تحديد الخيار العلاجي الأنسب، سواء بتركيب تحويلة، أو إجراء فغر البطين الثالث بالمنظار، أو التدخل الجراحي لإزالة السبب.
عوامل تؤثر على سرعة الشفاء من الاستسقاء الدماغي
تُشير تجارب الحالات التي شُفيت من الاستسقاء الدماغي إلى أن فرص التعافي تعتمد على عدة عوامل أساسية، منها:
- 1. العمر: عادةً ما يستجيب الأطفال الرضع بشكل أفضل للعلاج إذا تم تشخيص الحالة مبكرًا، بينما قد يحتاج كبار السن إلى متابعة دقيقة أكثر.
- 2. سبب الحالة: الحالات الناتجة عن انسداد مؤقت أو قابل للعلاج غالبًا ما تكون أسهل في التعافي مقارنة بالحالات الخلقية المعقدة.
- سرعة التدخل الطبي: التدخل المبكر يقلل من فرص المضاعفات ويزيد من فعالية العلاج.
- الرعاية بعد العلاج: المتابعة المنتظمة مع الطبيب تضمن عمل التحويلة أو أي إجراء جراحي بشكل صحيح، وتساعد على اكتشاف أي مشاكل مبكرًا.
نصائح لتحسين جودة الحياة بعد العلاج
بعد العلاج الناجح، يمكن للمرضى تعزيز التعافي وتحسين جودة حياتهم من خلال بعض الإجراءات البسيطة:
- المتابعة الطبية الدورية: للتأكد من سلامة التحويلة أو فغر البطين، ومراقبة أي مضاعفات محتملة.
- العلاج الطبيعي: يساعد على تحسين الحركة والتوازن، خصوصًا لدى الأطفال وكبار السن.
- الدعم النفسي: الانضمام لمجموعات دعم أو استشارة أخصائي نفسي يساهم في التعامل مع التحديات العاطفية.
- اتباع نمط حياة صحي: تناول غذاء متوازن، ممارسة الرياضة المناسبة، والحفاظ على نمط حياة صحي يدعم التعافي العام.
- التثقيف الصحي: فهم الحالة والتواصل المستمر مع الفريق الطبي يمكّن المرضى وأسرهم من اتخاذ قرارات علاجية مستنيرة.
في الختام، يُعد الاستسقاء الدماغي من الحالات الطبية التي تتطلب وعيًا صحيًا وتدخلًا طبيًا مبكرًا، إلا أن التقدم الكبير في وسائل التشخيص والعلاج ساهم بشكل ملحوظ في تحسين فرص السيطرة على الحالة والحد من مضاعفاتها. وقد أثبتت العديد من الحالات أن الالتزام بخطة علاج مناسبة، إلى جانب المتابعة الطبية المنتظمة والرعاية التأهيلية، يمكن أن يُحدث فرقًا إيجابيًا في حياة المريض وجودته اليومية. إن الفهم الجيد للحالة والتعاون المستمر بين المريض وأسرته والفريق الطبي يُمثل حجر الأساس للوصول إلى أفضل النتائج الممكنة وتحقيق حياة أكثر استقرارًا وصحة.
تواصل معنا واتساب او لمراسلتنا
اسئلة شائعة:
هل يمكن الشفاء من الاستسقاء الدماغي بشكل كامل؟
في كثير من الحالات، لا يكون الشفاء التام ممكنًا بمعناه المطلق، لكن يمكن السيطرة على الاستسقاء الدماغي بنجاح من خلال التدخل الجراحي المناسب مثل تركيب التحويلة أو فغر البطين الثالث بالمنظار. ومع المتابعة الطبية المنتظمة، يتمكن العديد من المرضى من عيش حياة طبيعية أو شبه طبيعية دون مضاعفات كبيرة.
ما الفرق بين التحويلة الدماغية وفغر البطين الثالث بالمنظار؟
التحويلة الدماغية تعتمد على تصريف السائل الدماغي النخاعي الزائد إلى جزء آخر من الجسم باستخدام أنبوب وصمام، وغالبًا ما تتطلب متابعة طويلة الأمد. أما فغر البطين الثالث بالمنظار، فهو إجراء جراحي يُستخدم غالبًا في حالات الاستسقاء الانسدادي، حيث يتم إنشاء مسار جديد لتصريف السائل داخل الدماغ دون الحاجة إلى تركيب تحويلة دائمة.
متى يجب مراجعة الطبيب عند الاشتباه بالاستسقاء الدماغي؟
يجب مراجعة الطبيب فور ظهور أعراض مثل زيادة حجم الرأس عند الرضع، الصداع المستمر، اضطرابات المشي، ضعف الذاكرة، أو فقدان التوازن، خاصة إذا كانت الأعراض تتفاقم تدريجيًا أو تظهر أكثر من علامة في الوقت نفسه، لأن التشخيص والتدخل المبكرين يلعبان دورًا أساسيًا في تحسين نتائج العلاج.