يعتمد العلاج الدوائي للانزلاق الغضروفي بشكل أساسي على تخفيف الألم وتقليل الالتهاب الناتج عن ضغط الغضروف على الأعصاب، ويشمل ذلك استخدام مضادات الالتهاب غير الستيروئيدية لتقليل التورم والألم. وفي بعض الحالات، قد يصف الطبيب مرخيات للعضلات، أو مسكنات قوية، أو يلجأ إلى حقن الكورتيزون الموضعية للتحكم في الألم الشديد وتحسين قدرة المريض على الحركة.
وعند ظهور أعراض الانزلاق الغضروفي، وبعد التأكد من التشخيص من خلال الفحوصات الطبية المناسبة، يبدأ المريض في البحث عن أنسب طرق العلاج، خاصة الوسائل غير الجراحية، ويتساءل كثيرون عن أفضل دواء لعلاج الانزلاق الغضروفي. ومن المهم توضيح أن الانزلاق الغضروفي يختلف من حالة لأخرى، حيث توجد درجات متعددة للإصابة، ولكل درجة خطة علاجية خاصة بها، مما يعني أن الجراحة ليست الخيار الأول أو الوحيد، بل يمكن السيطرة على الحالة في كثير من الأحيان بالعلاج الدوائي ووسائل علاجية أخرى.
وخلال هذا المقال، سنسلّط الضوء على أفضل الأدوية المستخدمة في علاج الانزلاق الغضروفي، ونناقش إمكانية الوصول إلى علاج نهائي للحالة، بالإضافة إلى استعراض أفضل أنواع الحقن المستخدمة، ودور العلاج المنزلي في تخفيف الأعراض، مع توضيح الفرق بين الانزلاق الغضروفي وانزلاق الفقرات، وذلك من خلال خبرة الدكتور يسري الحميلي – استشاري جراحة المخ والأعصاب والعمود الفقري.
أسباب الإصابة بالانزلاق الغضروفي :
قبل الخوض في أسماء أدوية علاج الانزلاق الغضروفي أو الإجابة عن تساؤل هل يمكن الشفاء من الانزلاق الغضروفي، من الضروري أولًا فهم الأسباب الحقيقية التي تؤدي إلى حدوث هذه المشكلة الشائعة.
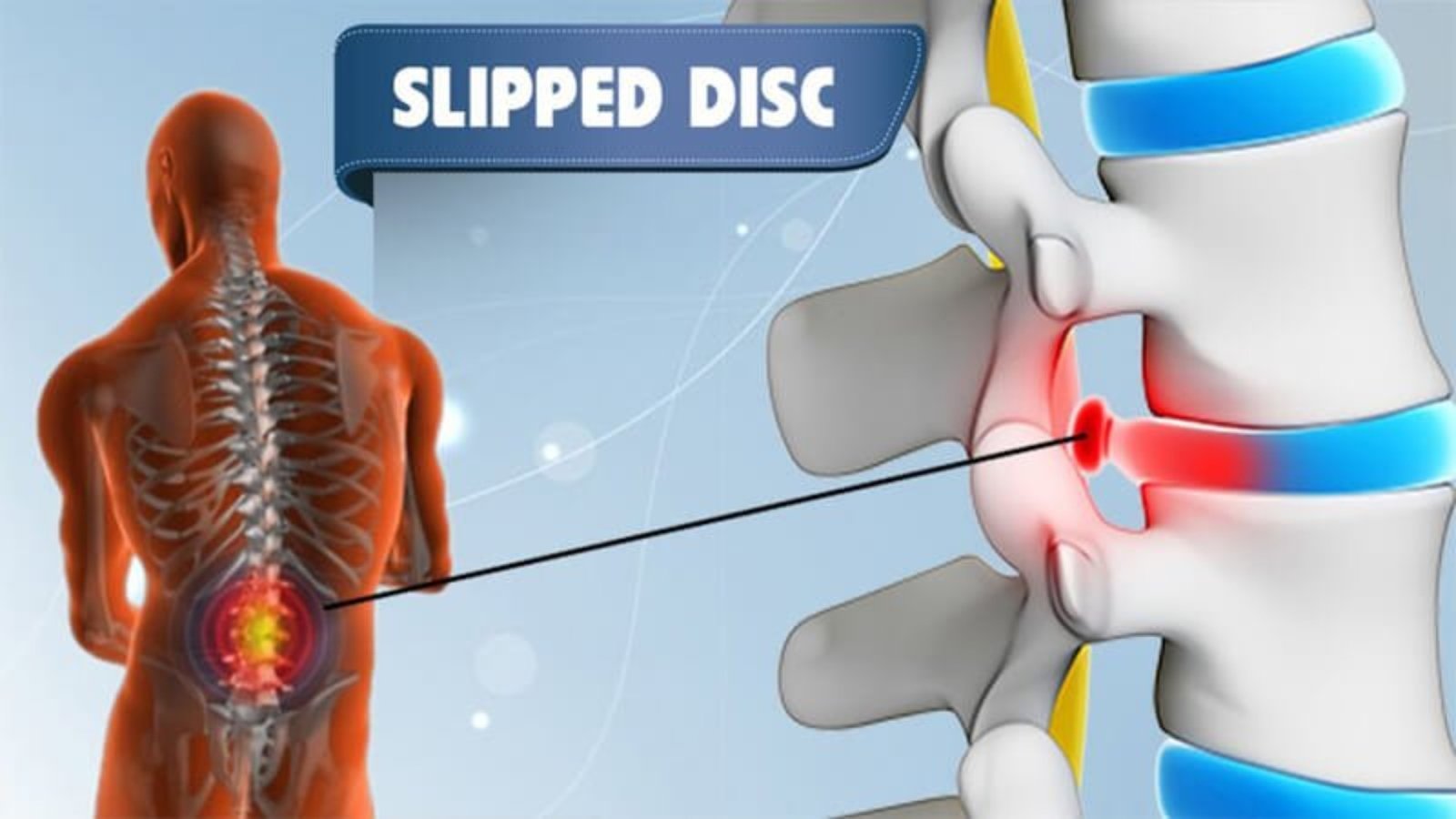
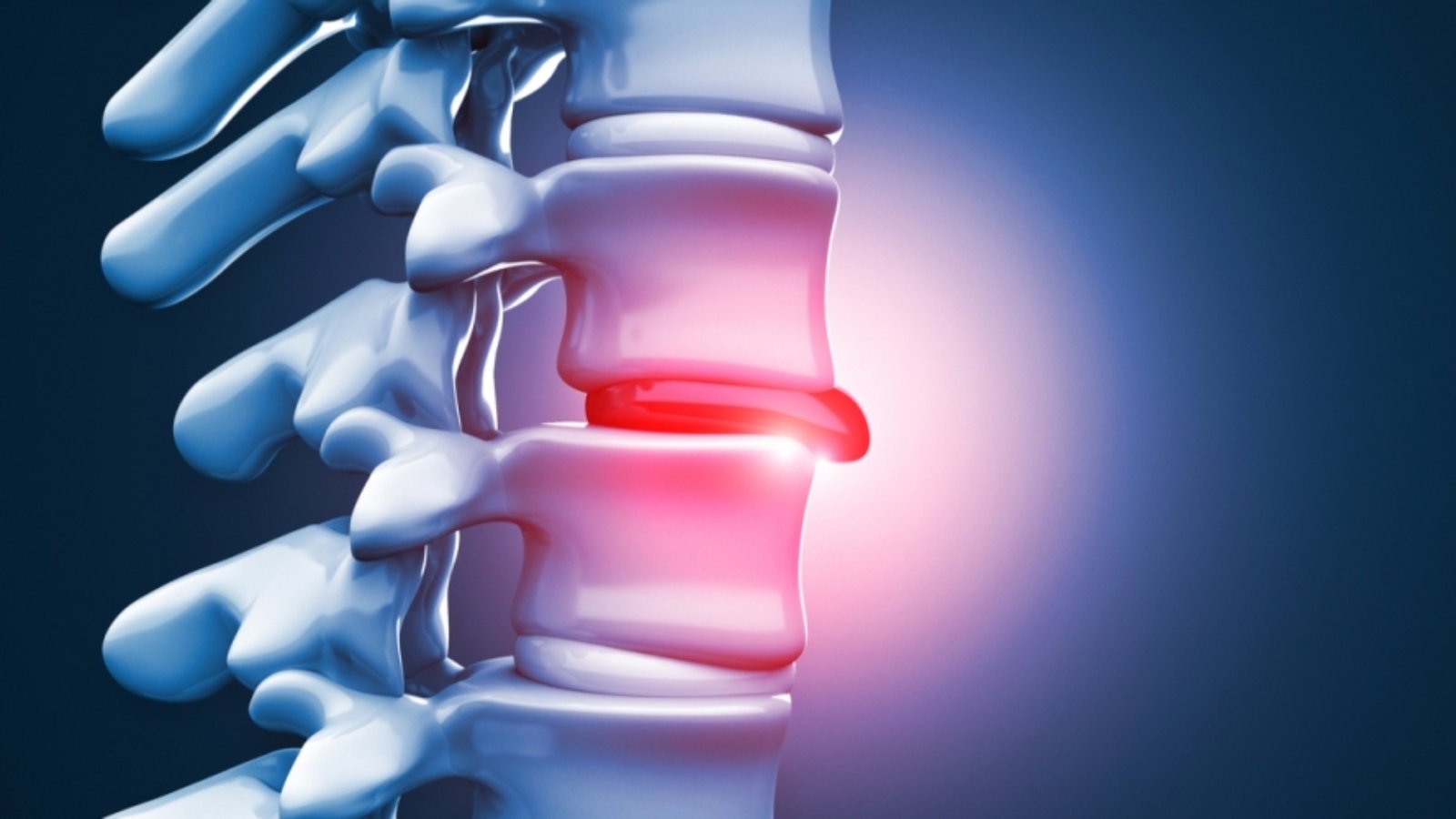
فالانزلاق الغضروفي يحدث عندما تتحرك نواة الغضروف من موضعها الطبيعي نتيجة تمزق أو ضعف في الحلقة الليفية الخارجية التي تحيط بالغضروف. وعند خروج النواة، قد تضغط على جذور الأعصاب أو على الحبل الشوكي نفسه، مما يسبب ألمًا، وتنميلًا، وضعفًا في العضلات، وقد يؤثر على الوظائف الحركية أو الحسية للأجزاء التي تغذيها هذه الأعصاب.
وتشير المراجع الطبية إلى أن هناك عدة عوامل تزيد من احتمالية الإصابة بالانزلاق الغضروفي، من أهمها:
- الأعمال الشاقة والمجهود البدني العنيف، خاصة المهن التي تتطلب حمل أوزان ثقيلة بشكل متكرر.
- رفع الأشياء الثقيلة بطريقة غير صحيحة، والاعتماد على عضلات الظهر بدلًا من ثني الركبتين وتوزيع الحمل بشكل سليم.
- الحركات المفاجئة أو الالتواءات العنيفة للعمود الفقري، والتي قد تؤدي إلى تمزق الغضروف بشكل مفاجئ.
- ضعف عضلات الظهر والبطن نتيجة قلة النشاط البدني وعدم ممارسة التمارين الرياضية، مما يقلل من دعم العمود الفقري.
- زيادة الوزن والسمنة، حيث تؤدي إلى زيادة الضغط المستمر على الفقرات والغضاريف، خاصة في منطقة أسفل الظهر.
- التقدم في العمر، إذ تقل مرونة الغضاريف مع الوقت وتصبح أكثر عرضة للتآكل والتمزق.
- التعرض للحوادث أو الإصابات المباشرة، مثل السقوط أو حوادث السيارات، والتي قد تسبب تلفًا حادًا في الغضاريف.
- الجلوس لفترات طويلة بوضعيات خاطئة، خصوصًا أمام الحاسوب أو أثناء القيادة، وهو سبب شائع في الوقت الحالي.
فهم هذه الأسباب يُعد خطوة أساسية في الوقاية من الانزلاق الغضروفي، كما يساعد الطبيب على تحديد الخطة العلاجية المناسبة لكل حالة، سواء بالعلاج الدوائي، أو العلاج الطبيعي، أو التدخلات المتقدمة عند الضرورة.
اعرف المزيد عن
أعراض الانزلاق الغضروفي:
في إطار الحديث عن أفضل دواء للانزلاق الغضروفي والتعرّف على أعراض الانزلاق الغضروفي البسيط، يجدر التوضيح أن هذه الحالة قد تصيب أي جزء من العمود الفقري. إلا أن الفقرات القطنية تُعد الأكثر عرضة للإصابة، وبالأخص ما بين الفقرة الرابعة والخامسة، وعند تأثر هذه المنطقة غالبًا ما تظهر أعراض عرق النسا نتيجة ضغط الغضروف على العصب الوركي. لذلك يكثر البحث عن علاج الانزلاق الغضروفي القطني وعرق النسا معًا.
وتأتي الفقرات العنقية في المرتبة الثانية من حيث شيوع الإصابة، حيث تمتد الأعراض حينها إلى الرقبة والكتفين والذراعين.
وبحسب المراجع الطبية، فإن أعراض الانزلاق الغضروفي البسيط تكون ناتجة عن ضغط محدود على الأعصاب، وغالبًا ما تشمل ما يلي:
- ألم أو تنميل في جزء محدد من الجسم، وغالبًا في المنطقة التي يغذيها العصب المصاب.
- امتداد الألم إلى الساق في حالات الانزلاق الغضروفي القطني، أو إلى الذراع واليد في حالات الانزلاق الغضروفي العنقي.
- زيادة الإحساس بالألم مع حركات معينة مثل الانحناء أو الالتفاف، وقد يزداد أيضًا أثناء فترات الليل.
- تفاقم الألم بعد الجلوس أو الوقوف لفترات طويلة دون تغيير الوضعية.
- الشعور بالألم أو الإجهاد بعد المشي لمسافة قصيرة.
- ضعف خفيف في العضلات دون سبب واضح.
- إحساس بالوخز أو الحرقان أو الخدر في المنطقة المصابة.
وتُعد هذه الأعراض قابلة للتحمّل في معظم الحالات، ولا تمنع المريض من ممارسة حياته اليومية بشكل كامل. وغالبًا ما يمكن السيطرة عليها من خلال العلاج التحفظي، مثل استخدام أفضل الأدوية المناسبة للحالة أو اللجوء إلى الحقن الموضعية عند الحاجة، إلى جانب الراحة والعلاج الطبيعي. ومع الالتزام بالخطة العلاجية الصحيحة، يستطيع المريض التعايش مع الانزلاق الغضروفي البسيط والعودة إلى نمط حياة طبيعي وآمن.
لا تترد في الحصول علي استشارة طبية اذا لاحظت اي من اعراض الانزلاق الغضروفي اتصل بنا واتساب
علاج الغضروف في المنزل:
يُعد علاج الانزلاق الغضروفي في المنزل من الخيارات المهمة في الحالات البسيطة والمتوسطة، خاصة عند التشخيص المبكر وغياب المضاعفات العصبية الشديدة. ويساهم هذا النوع من العلاج، إلى جانب استخدام أفضل دواء مناسب للانزلاق الغضروفي، في تخفيف الأعراض وتحسين الحالة العامة للمريض دون الحاجة إلى تدخل جراحي في كثير من الأحيان.
ويهدف علاج الغضروف في المنزل إلى تحقيق عدة أهداف أساسية، من أهمها:
- تخفيف الألم والالتهاب الناتجين عن ضغط الغضروف على الأعصاب.
- الحد من تفاقم الإصابة ومنع زيادة شدة الأعراض مع الوقت.
- تقليل فرص تطور الحالة إلى مراحل متقدمة قد تستدعي التدخل الجراحي.
ويشمل علاج الانزلاق الغضروفي في المنزل مجموعة من الإرشادات البسيطة، ولكنها فعّالة طبيًا عند الالتزام بها، ومن أبرزها:
- الراحة النسبية مع تقليل المجهود البدني، مع تجنب الراحة التامة لفترات طويلة حتى لا تضعف العضلات.
- الامتناع عن التمارين العنيفة أو الحركات المفاجئة التي قد تزيد الضغط على الغضروف.
- تجنب حمل الأوزان الثقيلة أو الانحناء الخاطئ أثناء الجلوس أو الحركة.
- استخدام المسكنات ومضادات الالتهاب التي يصفها الطبيب لتخفيف الألم وتقليل الالتهاب.
- الكمادات الباردة أو الساخنة، حيث تساعد الكمادات الباردة على تقليل الالتهاب، بينما تعمل الكمادات الساخنة على إرخاء العضلات وتحسين الدورة الدموية.
- الاهتمام بوضعية الجلوس والنوم الصحيحة لتقليل الضغط على العمود الفقري.
ويمكن القول إن استخدام أفضل دواء للانزلاق الغضروفي يُعد جزءًا أساسيًا من العلاج المنزلي، خاصة في الحالات البسيطة، إذ يساعد على السيطرة على الأعراض وتحسين القدرة على الحركة. ومع الالتزام بالتعليمات الطبية ونمط الحياة الصحي، قد ينجح العلاج المنزلي في إيقاف تطور الانزلاق الغضروفي، ويجنب المريض الحاجة إلى التدخل الجراحي، مع العودة التدريجية لممارسة حياته اليومية بشكل طبيعي وآمن.
أفضل دواء للانزلاق الغضروفي:
يبحث كثير من المرضى عن أفضل دواء للانزلاق الغضروفي أو أسماء أدوية فعّالة تساعد على تخفيف الألم وتحسين القدرة على الحركة. ومن المهم التأكيد أن العلاج الدوائي لا يهدف فقط إلى تسكين الألم، بل إلى تقليل الالتهاب، إرخاء العضلات، وتخفيف ضغط الأعصاب، وذلك ضمن خطة علاجية متكاملة يحددها الطبيب حسب درجة الانزلاق الغضروفي وشدة الأعراض.
وبوجه عام، تشمل الفئات الرئيسية التي تندرج تحت قائمة أفضل أدوية الانزلاق الغضروفي ما يلي:
- مسكنات الألم: لتخفيف الآلام البسيطة إلى المتوسطة وتحسين النشاط اليومي.
- مضادات الالتهاب غير الستيروئيدية (NSAIDs): لتقليل الالتهاب والتورم الناتج عن ضغط الغضروف على الأعصاب.
- مرخيات العضلات: تُستخدم في حالات التشنج العضلي المصاحب للانزلاق الغضروفي.
- أدوية علاج آلام الأعصاب: تساعد على تقليل الإحساس بالحرقان، الوخز، أو التنميل الناتج عن تهيج الأعصاب.
- المسكنات القوية أو الأدوية المخدِّرة: تُستخدم في الحالات الشديدة وتحت إشراف طبي صارم ولفترات محدودة.
أما بخصوص أسماء أدوية علاج الانزلاق الغضروفي، فهي متعددة ومتوفرة في الصيدليات، ولا يوجد دواء واحد يناسب جميع الحالات. لذلك يقوم الطبيب المختص باختيار الدواء الأنسب بناءً على:
- مكان الانزلاق الغضروفي (قطني أو عنقي).
- درجة الانزلاق.
- شدة الأعراض.
- الحالة الصحية العامة للمريض.
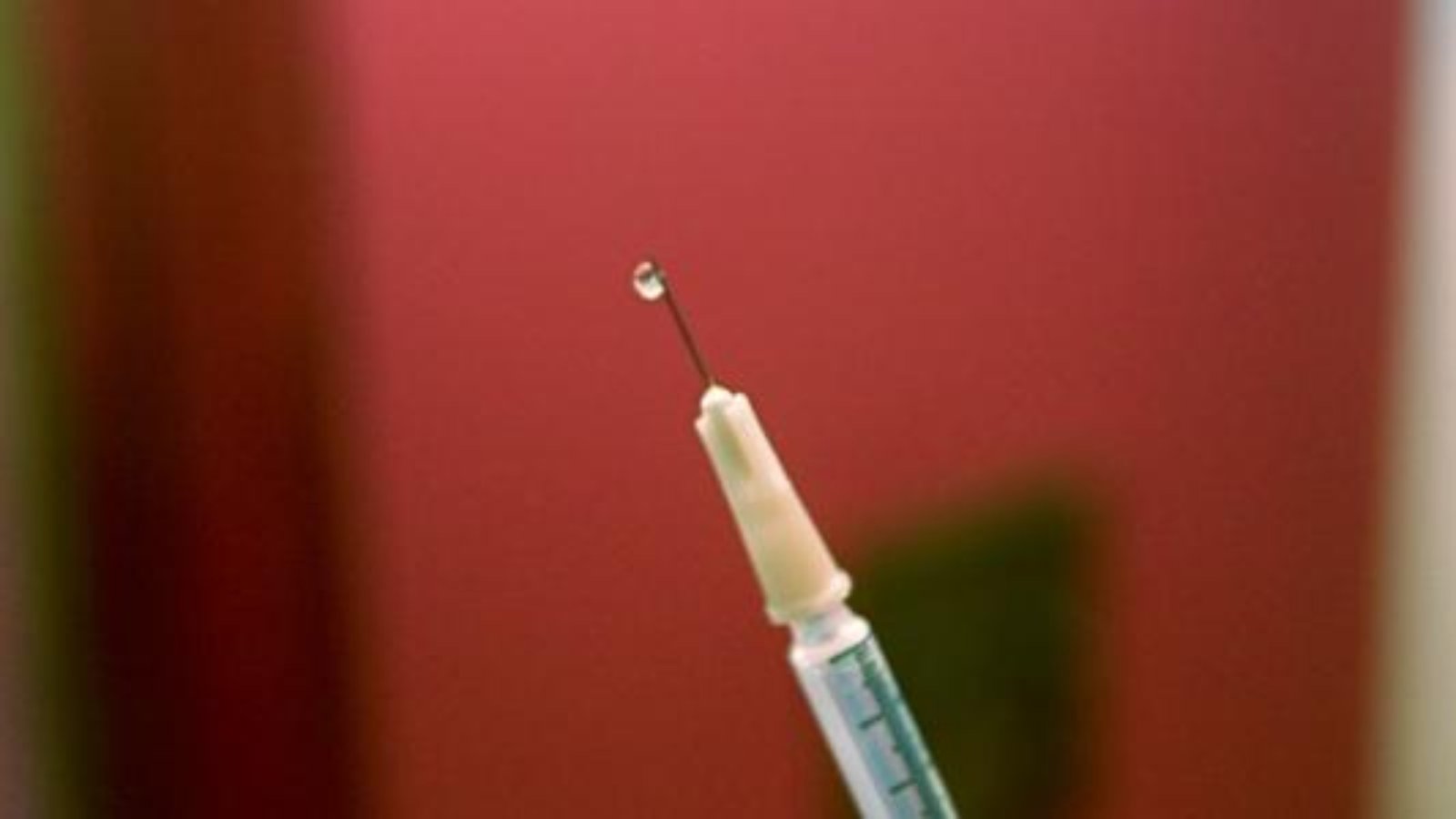
وفي بعض الحالات، قد لا يكون العلاج الدوائي وحده كافيًا، وهنا قد يلجأ الطبيب إلى أفضل حقن الانزلاق الغضروفي مثل حقن الكورتيزون (الستيرويد)، والتي تُعطى بدقة في محيط العمود الفقري أو جذور الأعصاب. وتهدف هذه الحقن إلى:
- تقليل الالتهاب بشكل مباشر.
- تخفيف الألم الشديد.
- تحسين الحركة وتقليل الحاجة إلى الجراحة.
وتُعد حقن الانزلاق الغضروفي خيارًا علاجيًا فعّالًا في كثير من الحالات، خاصة عند فشل الأدوية التقليدية، وغالبًا ما تكون جزءًا من العلاج التحفظي إلى جانب الأدوية والعلاج الطبيعي، قبل التفكير في التدخل الجراحي.
اعرف المزيد عن
اعراض الانزلاق الغضروفي العنقي
ما هي الرياضة المناسبة لمرضي الانزلاق الغضروفي
علاج نهائي للانزلاق الغضروفي
عند الحديث عن العلاج النهائي للانزلاق الغضروفي أو علاج الانزلاق الغضروفي القطني المصحوب بعرق النسا، نجد أن التدخل الجراحي يُعد الحل الحاسم في بعض الحالات المتقدمة، خاصة عندما تفشل الوسائل العلاجية التحفظية في السيطرة على الأعراض.
وعلى الرغم من أن أغلب المرضى يتحسنون باستخدام العلاج الدوائي والعلاج الطبيعي، فإن الجراحة تصبح ضرورية في حالات محددة يقيّمها الطبيب المختص بدقة.
ويتم اللجوء إلى العلاج الجراحي في الحالات التالية:
- شدة الألم وعدم تحمّله، واستمرار الأعراض رغم الالتزام بالعلاج الدوائي واستخدام أفضل الأدوية ووسائل العلاج التحفظي.
- وجود ضغط شديد على الأعصاب يؤدي إلى ضعف أو فقدان الحركة أو الإحساس في الساق أو القدم، مما يهدد الوظيفة العصبية.
- اضطرابات التحكم في البول أو البراز، وهي علامة خطيرة تشير إلى تأثر الأعصاب المسؤولة عن هذه الوظائف.
- تدهور الحالة العصبية بمرور الوقت رغم العلاج غير الجراحي.
ويهدف التدخل الجراحي إلى إزالة الجزء الضاغط من الغضروف، وتخفيف الضغط عن الأعصاب أو الحبل الشوكي، مما يساعد على استعادة الوظائف العصبية وتحسين جودة حياة المريض بشكل ملحوظ.
ما هو علاج تحرّك فقرات العمود الفقري؟
تحرّك فقرات العمود الفقري أو عدم استقرار الفقرات يُعد حالة تختلف عن الانزلاق الغضروفي، إلا أنها قد تتشابه معه في الأعراض. ويهدف العلاج في هذه الحالات إلى تخفيف الألم، تحسين ثبات العمود الفقري، ومنع تدهور الحالة، مع اختيار الخطة الأنسب لكل مريض على حدة.
وتشمل طرق علاج تحرّك الفقرات ما يلي:
- العلاج الطبيعي:
يُعد من أهم الخطوات العلاجية، حيث يركز على تقوية عضلات الظهر والبطن، وتحسين التوازن والاستقرار حول العمود الفقري. - العلاج الدوائي:
يشمل مسكنات الألم ومضادات الالتهاب لتخفيف الأعراض والسيطرة على الألم المصاحب للحركة غير الطبيعية للفقرات. - تقنيات التقويم والعلاج اليدوي:
قد تُستخدم في بعض الحالات البسيطة للمساعدة على تحسين محاذاة الفقرات، بشرط أن تتم تحت إشراف مختصين. - الحقن الموضعية بالستيرويدات:
تُستخدم لتقليل الالتهاب حول الأعصاب وتخفيف الألم في الحالات التي لا تستجيب للأدوية التقليدية. - التدخل الجراحي:
يُلجأ إليه عند فشل العلاج التحفظي، ويهدف إلى تثبيت الفقرات باستخدام تقنيات حديثة مثل الشرائح والمسامير، لاستعادة الاستقرار ومنع تفاقم الأعراض.
وفي جميع الأحوال، يعتمد اختيار العلاج النهائي سواء للانزلاق الغضروفي أو تحرّك الفقرات على درجة الإصابة، شدة الأعراض، والحالة الصحية العامة للمريض، ويظل التشخيص الدقيق والمتابعة الطبية المنتظمة هما الأساس للوصول إلى أفضل نتيجة علاجية ممكنة.
افضل دكتور جراحة العمود الفقري في مصر
هل يشفى الانزلاق الغضروفي؟
يتساءل الكثير من المرضى: هل يشفى الانزلاق الغضروفي؟
والإجابة في أغلب الحالات هي نعم، خاصة عند التشخيص المبكر وبدء العلاج فور ظهور الأعراض. فكلما تم التعامل مع الحالة في مراحلها الأولى، زادت فرص السيطرة على الألم ومنع تطور الانزلاق الغضروفي إلى درجات أكثر شدة.
ويعتمد الشفاء من الانزلاق الغضروفي بشكل كبير على الالتزام بتعليمات الطبيب، والمواظبة على الخطة العلاجية المناسبة لكل حالة، سواء كانت علاجًا تحفظيًا أو تدخلًا علاجيًا متقدمًا عند الحاجة. كما تختلف مدة التحسن من مريض لآخر وفقًا لدرجة الانزلاق، ومكانه، وطبيعة الأعراض، والحالة الصحية العامة للمريض.
وتتعدد طرق علاج الانزلاق الغضروفي، ومن أهمها:
- علاج الغضروف في المنزل: ويشمل الراحة النسبية، وتجنب المجهود الزائد، والالتزام بوضعيات الجلوس والنوم الصحيحة.
- أفضل دواء للانزلاق الغضروفي: مثل مسكنات الألم، ومضادات الالتهاب، ومرخيات العضلات، وأدوية آلام الأعصاب تحت إشراف طبي.
- أفضل حقن للانزلاق الغضروفي: كحقن الكورتيزون الموضعية لتقليل الالتهاب وتخفيف الألم في الحالات التي لا تستجيب للأدوية.
- العلاج الطبيعي: ويُعد من أهم وسائل العلاج، حيث يساعد على تقوية العضلات الداعمة للعمود الفقري وتحسين الحركة وتقليل الضغط على الأعصاب.
- التردد الحراري: وهو إجراء حديث يُستخدم لتخفيف آلام الأعصاب المزمنة في بعض الحالات المختارة.
- العلاج الجراحي: ويُعد الحل النهائي في الحالات الشديدة أو المتقدمة التي لا تستجيب للعلاج التحفظي، خاصة عند وجود ضغط عصبي شديد أو ضعف حركي.
الفرق بين الانزلاق الغضروفي وانزلاق الفقرات:
يخلط كثير من المرضى بين الانزلاق الغضروفي وانزلاق الفقرات بسبب التشابه الكبير في الأعراض، مثل آلام الظهر، والتنميل، وضعف الأطراف. إلا أن كل حالة منهما تختلف من حيث السبب، وطبيعة الإصابة، وخطة العلاج، وهو ما يستدعي التفرقة الدقيقة بينهما.
الانزلاق الغضروفي يحدث عندما يخرج جزء من الغضروف الموجود بين الفقرات من موضعه الطبيعي نتيجة تمزق أو ضعف في الغلاف الخارجي له، فيبدأ هذا الجزء بالضغط على جذور الأعصاب أو الحبل الشوكي. ويُعد هذا الضغط هو السبب الرئيسي في ظهور الألم، والتنميل، وأحيانًا ضعف العضلات. وغالبًا ما يكون الانزلاق الغضروفي مرتبطًا بالإجهاد المتكرر، أو رفع الأشياء الثقيلة بطريقة خاطئة، أو التقدم في العمر.
أما انزلاق الفقرات(عدم استقرار الفقرات)، فيحدث عندما تتحرك الفقرة نفسها من مكانها الطبيعي إلى الأمام أو الخلف بالنسبة للفقرة المجاورة لها. وقد ينتج ذلك عن ضعف الأربطة، أو تآكل المفاصل، أو كسور قديمة، أو عيوب خلقية. ومع تحرك الفقرة، يحدث ضغط على الحبل الشوكي أو الأعصاب، مما يؤدي إلى أعراض قد تتشابه مع أعراض الانزلاق الغضروفي، ولكن السبب الأساسي هنا هو حركة الفقرة وليس الغضروف.
ومن الناحية الطبية، يختلف العلاج بين الحالتين:
- في الانزلاق الغضروفي، يركز العلاج غالبًا على تخفيف الالتهاب وضغط الأعصاب باستخدام الأدوية، والعلاج الطبيعي، والحقن، وقد يلجأ للجراحة عند الضرورة.
- أما في انزلاق الفقرات، فيهدف العلاج إلى تحسين ثبات العمود الفقري، وتقوية العضلات الداعمة، وقد يتطلب الأمر تثبيت الفقرات جراحيًا في الحالات المتقدمة.
ولهذا السبب، يُعد التشخيص الدقيق باستخدام الأشعة والفحوصات الإكلينيكية أمرًا بالغ الأهمية، لأن الخلط بين الحالتين قد يؤدي إلى اختيار علاج غير مناسب. لذلك يُنصح دائمًا باستشارة الطبيب المختص لتحديد نوع المشكلة بدقة ووضع الخطة العلاجية الأنسب لكل حالة على حدة.
عن الدكتور
المسيرة الأكاديمية والعلمية للدكتور يسري الحميلي
- أستاذ في قسم جراحات المخ و الاعصاب و العمود الفقري بكلية طب جامعة القاهرة من 7/2011 حتي الان
استاذ مساعد في قسم جراحات المخ و الاعصاب و العمود الفقري بكلية طب جامعة القاهرة من 6/2006 حتي 7/2011
- مدرس في قسم جراحات المخ و الاعصاب و العمود الفقري بكلية طب جامعة القاهرة من 5/2001 حتي 6/2006
- مدرس مساعد في قسم جراحات المخ و الاعصاب و العمود الفقري بكلية طب جامعة القاهرة من 11/1997 حتي 5/2001
- نائب في قسم جراحات المخ و الاعصاب و العمود الفقري بكلية طب جامعة القاهرة من 4/1997 حتي 11/1997
- نائب في مستشفي جامعة القاهرة من 3/1994 حتي 3/1997
- طبيب امتياز في مستشفي جامعة القاهرة من 3/1993 حتي 2/1994
تعكس المسيرة المهنية للأستاذ الدكتور يسري الحميلي رحلة علمية طويلة داخل أروقة كلية طب جامعة القاهرة، إحدى أعرق المؤسسات التعليمية في المنطقة. فقد بدأ مشواره طبيبًا امتياز بمستشفى جامعة القاهرة، ثم تدرّج في المناصب الأكاديمية من نائب، إلى مدرس مساعد، ثم مدرس، فأستاذ مساعد، حتى حصل على درجة أستاذ جراحات المخ والأعصاب والعمود الفقري.
ولا يقتصر دوره على العمل الإكلينيكي فقط، بل يساهم في تدريس طلاب كلية الطب، والإشراف على رسائل الماجستير والدكتوراه، والمشاركة في الأنشطة العلمية والمؤتمرات الطبية، وهو ما يعكس التزامه المستمر بتطوير المعرفة الطبية ونقل الخبرة إلى الأجيال الجديدة من الأطباء
في الختام، يُعد الانزلاق الغضروفي من المشكلات الشائعة التي يمكن التعامل معها والسيطرة عليها بنجاح في أغلب الحالات، خاصة عند التشخيص المبكر والالتزام بخطة علاجية مناسبة يشرف عليها طبيب مختص. وتتدرج طرق العلاج ما بين العلاج المنزلي، والعلاج الدوائي، والعلاج الطبيعي، والحقن، وصولًا إلى التدخل الجراحي في الحالات المتقدمة فقط. ويبقى الوعي بطبيعة المرض، وأسبابه، وأعراضه، والفرق بينه وبين انزلاق الفقرات، هو الخطوة الأهم لتجنب المضاعفات واستعادة القدرة على ممارسة الحياة اليومية بشكل طبيعي وآمن.
لا تترد في الحصول علي استشارة طبية اذا لاحظت اي من اعراض الانزلاق الغضروفي اتصل بنا واتساب
أسئلة شائعة:
هل الانزلاق الغضروفي يحتاج إلى عملية جراحية دائمًا؟
لا، في معظم الحالات لا يحتاج الانزلاق الغضروفي إلى تدخل جراحي. أغلب المرضى يتحسنون بالعلاج التحفظي مثل الأدوية، والعلاج الطبيعي، وتعديل نمط الحياة. وتُجرى الجراحة فقط في الحالات الشديدة أو عند وجود ضغط عصبي يؤثر على الحركة أو الإحساس.
ما مدة التعافي من الانزلاق الغضروفي؟
تختلف مدة التعافي من شخص لآخر حسب درجة الانزلاق، ومكانه، ومدى الالتزام بالعلاج. في الحالات البسيطة، قد يتحسن المريض خلال أسابيع قليلة، بينما قد تستغرق الحالات المتوسطة عدة أشهر مع العلاج الطبيعي والمتابعة الطبية.
هل يمكن التعايش مع الانزلاق الغضروفي دون ألم؟
نعم، يمكن التعايش مع الانزلاق الغضروفي في كثير من الحالات، خاصة عند السيطرة على الأعراض باستخدام العلاج المناسب، والالتزام بتعليمات الطبيب، والمحافظة على وزن صحي، وممارسة التمارين المناسبة لتقوية عضلات الظهر والبطن، مما يساعد على تقليل الألم ومنع تكراره.