يُعد الانزلاق الغضروفي من أكثر مشكلات العمود الفقري شيوعًا، وهو لا يؤثر فقط على الحركة اليومية، بل قد يمتد تأثيره إلى أبسط الأنشطة الحياتية مثل أداء الصلاة. فالمصاب بالانزلاق الغضروفي قد يعاني من آلام في أسفل الظهر، أو الساقين، وأحيانًا الرقبة، إلى جانب الشعور بالتنميل أو التيبّس، مما يجعل الركوع والسجود حركات مؤلمة أو صعبة التنفيذ.
ومع أهمية الصلاة في حياة الكثير من المرضى، يبرز سؤال مهم يتردد كثيرًا: كيف يصلي مريض الانزلاق الغضروفي دون أن يعرّض ظهره لمزيد من الضغط أو تفاقم الإصابة؟ وهل يمكن تعديل أوضاع الصلاة دون التأثير على صحتها أو نتائج العلاج؟
في هذا المقال، نستعرض الطريقة المثلى لأداء الصلاة بأمان للمصابين بالانزلاق الغضروفي، مع توضيح أهم الإرشادات الطبية الحديثة، وذلك استنادًا إلى توصيات الدكتور يسري الحميلي
استشاري جراحة المخ والأعصاب والعمود الفقري،
لنساعدك على الجمع بين أداء عبادتك براحة وطمأنينة، والحفاظ على صحة العمود الفقري في الوقت نفسه.
ما هو الانزلاق الغضروفي؟
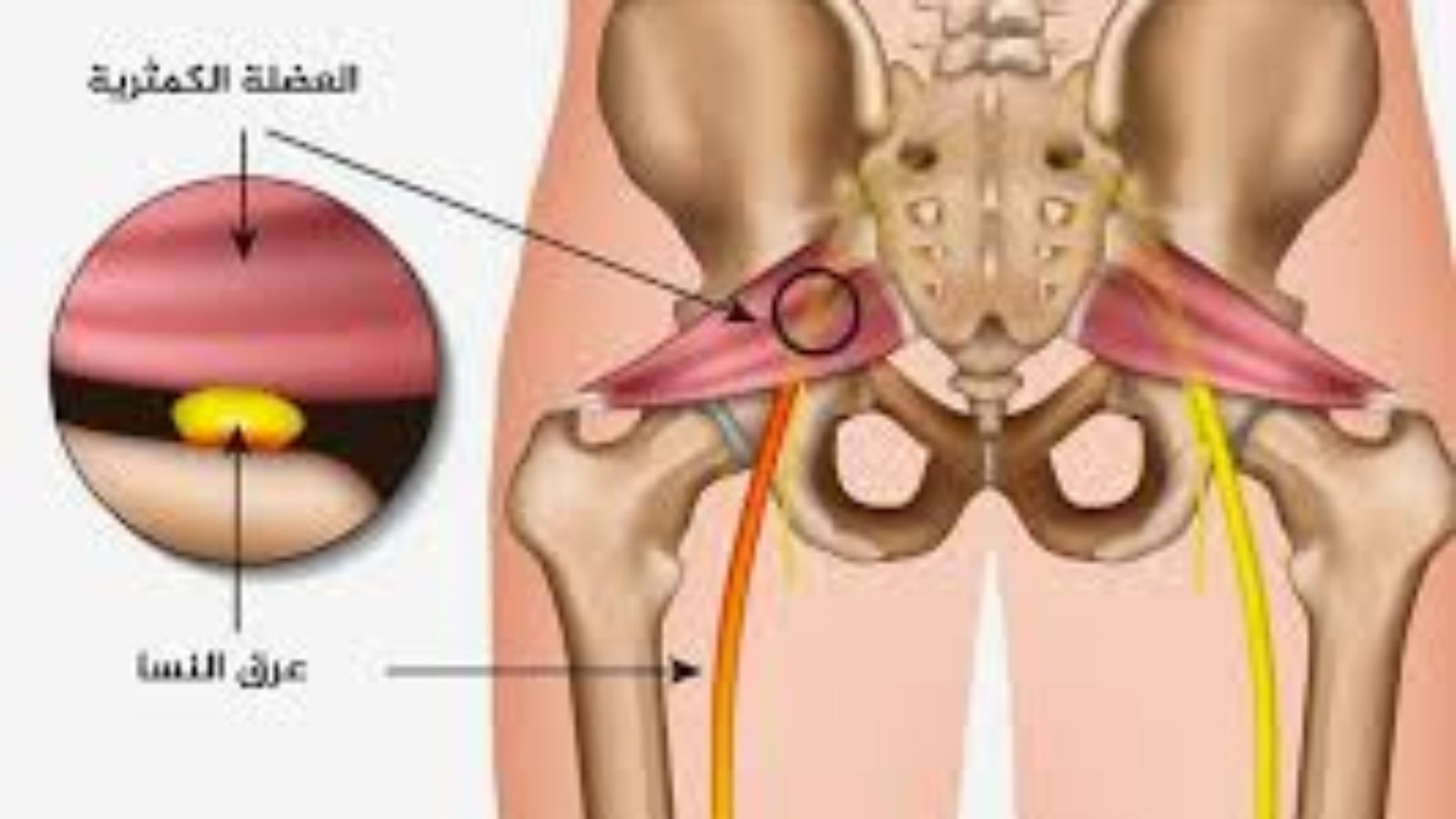
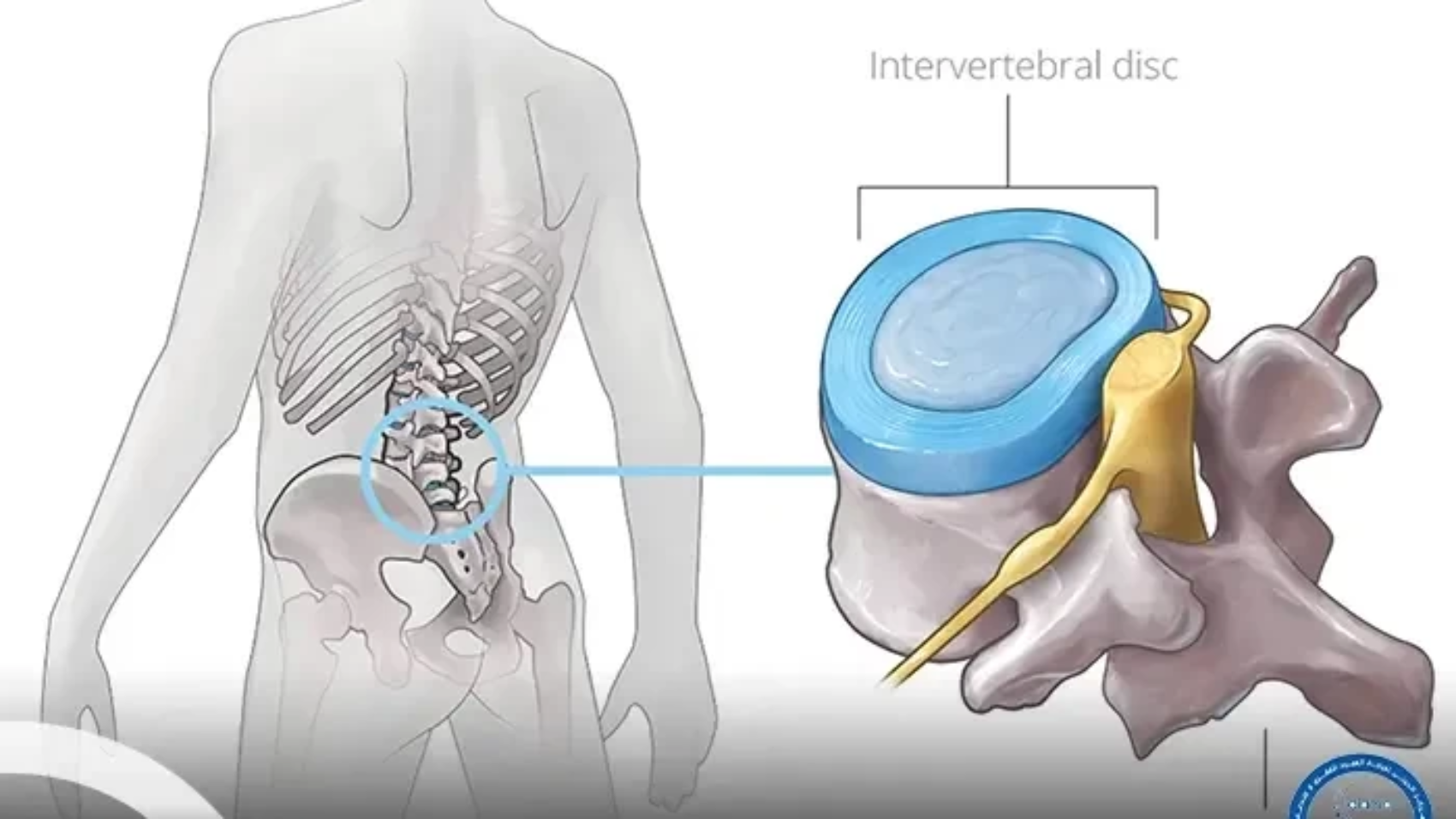
الانزلاق الغضروفي هو أحد اضطرابات العمود الفقري الشائعة، ويحدث عندما يخرج جزء من القرص الغضروفي من مكانه الطبيعي بين الفقرات، نتيجة التمزق أو التآكل في الغلاف الخارجي للقرص. تعمل هذه الأقراص كوسائد مرنة تمتص الصدمات وتساعد على حركة العمود الفقري بسلاسة، وعند انزلاقها قد تضغط على الأعصاب القريبة أو على الحبل الشوكي.
يؤدي هذا الضغط العصبي إلى أعراض متعددة، أبرزها ألم أسفل الظهر، وألم يمتد إلى الساقين أو الذراعين، مع تنميل أو ضعف في العضلات أحيانًا. وتزداد الأعراض عند الجلوس لفترات طويلة أو الانحناء ورفع الأشياء الثقيلة.
وتشير المراجع الطبية إلى أن معظم حالات الانزلاق الغضروفي تتحسن بالعلاج التحفّظي، مثل الراحة المؤقتة، والأدوية المضادة للالتهاب، والعلاج الطبيعي، وتمارين تقوية عضلات الظهر. إلا أن نسبة محدودة من المرضى قد تحتاج إلى التدخل الجراحي، خاصة في حالات الألم المزمن الشديد، أو حدوث ضعف عضلي واضح، أو فقدان السيطرة على التبول، وهي علامات تستدعي علاجًا عاجلًا.
فهم طبيعة الانزلاق الغضروفي يساعد المريض على التعامل الصحيح مع الحالة، واختيار الطريقة الآمنة لأداء أنشطته اليومية، ومنها الصلاة، دون تعريض العمود الفقري لأي ضغط إضافي.
كيف يؤثر الانزلاق الغضروفي على الصلاة؟
تعتمد الصلاة في أوضاعها الطبيعية على حركات متكررة مثل الانحناء والركوع والسجود، وهي حركات تتطلب مرونة واستقرارًا جيدًا في العمود الفقري. وبالنسبة لمريض الانزلاق الغضروفي، قد تمثل هذه الأوضاع تحديًا حقيقيًا، إذ يمكن أن تؤدي إلى زيادة الضغط على الأقراص الغضروفية والأعصاب المصابة، مما يسبب ألمًا في أسفل الظهر، أو يمتد إلى الساقين، وقد يصاحبه تنميل أو ضعف في العضلات.
ولهذا السبب، يحتاج المصاب بالانزلاق الغضروفي إلى إجراء بعض التعديلات في طريقة أداء الصلاة، خاصة في فترات الألم الشديد أو خلال مرحلة التعافي بعد العلاج أو الجراحة. وتشمل هذه التعديلات تقليل الانحناء، أو أداء الصلاة جلوسًا، أو السجود بالإيماء، وذلك لتخفيف الضغط على العمود الفقري.
ويؤكد الأطباء أن الالتزام بإرشادات الطبيب المعالج أمر ضروري لتجنب تفاقم الأعراض أو حدوث مضاعفات، ولضمان أداء الصلاة براحة وأمان دون التأثير على مسار العلاج أو التعافي.
كيف يمكن لمريض الانزلاق الغضروفي أداء الصلاة بشكل آمن؟
يعاني كثير من مرضى الانزلاق الغضروفي من صعوبة في أداء بعض أوضاع الصلاة، خاصة الركوع والسجود، بسبب الألم أو التيبّس في أسفل الظهر. ولأن الحفاظ على صحة العمود الفقري أولوية خلال فترة العلاج والتعافي، فمن الضروري معرفة الطريقة الصحيحة لأداء الصلاة دون إجهاد الظهر أو الضغط على الأعصاب المصابة.
يوضح الدكتور يسري الحميلي– استشاري جراحة المخ والأعصاب والعمود الفقري – أن مريض الانزلاق الغضروفي يمكنه أداء الصلاة بشكل طبيعي قدر الإمكان، مع إجراء بعض التعديلات البسيطة التي تحمي الظهر وتخفف الألم.
ففي حالات الألم الشديد، يُفضَّل أداء الصلاة في وضع الجلوس على كرسي مع الحفاظ على استقامة الظهر. أما إذا كان الركوع أو السجود الكامل يسببان انزعاجًا، فيمكن الاكتفاء بالإيماء الخفيف بدلًا من الانحناء الكامل، بحيث يؤدي المريض حركات الصلاة دون تحميل العمود الفقري أي ضغط زائد.
كما ينصح بعدم الثبات على وضعية واحدة لفترة طويلة، وتغيير الوضعية عند الشعور بالتعب أو الشد العضلي. والأهم من ذلك هو استشارة الطبيب المعالج قبل العودة إلى أداء الصلاة بوضعياتها الكاملة، لضمان أن مرحلة التعافي تسير بالشكل الصحيح.
بهذه الإرشادات البسيطة، يستطيع مريض الانزلاق الغضروفي الجمع بين أداء عبادته براحة، والحفاظ على سلامة العمود الفقري في الوقت نفسه.
إرشادات يومية لمريض الانزلاق الغضروفي:
التعايش مع الانزلاق الغضروفي لا يعني التوقف عن ممارسة الحياة الطبيعية، بل يتطلب اتباع أسلوب يومي صحي يقلل الألم ويحمي العمود الفقري من تفاقم الإصابة. وإلى جانب تعديل أوضاع الصلاة، هناك مجموعة من الإرشادات الطبية التي تساعد المريض على التحكم في الأعراض وتحسين جودة حياته.
يوضح الدكتوريسري الحميلي – استشاري جراحة المخ والأعصاب والعمود الفقري – أن الحفاظ على حركة خفيفة ومنتظمة يعد عنصرًا أساسيًا في علاج الانزلاق الغضروفي. فممارسة أنشطة بسيطة مثل المشي اليومي أو السباحة تساعد على تقوية العضلات الداعمة للظهر، وتحسين مرونة العمود الفقري، وتقليل الضغط الواقع على الأقراص الغضروفية. وتشير الدراسات الطبية إلى أن المرضى الذين يلتزمون ببرامج الحركة الخفيفة يتعافون بشكل أسرع وتقل لديهم فرص تكرار الألم.
وفي المقابل، يجب تجنب الحركات المفاجئة والانحناء الخاطئ ورفع الأوزان الثقيلة، لأن هذه العوامل تزيد الضغط داخل الأقراص الغضروفية وقد تؤدي إلى تفاقم الانزلاق أو عودة الأعراض مرة أخرى.
أما النوم والراحة الليلية فلهما دور مهم في التعافي؛ إذ يُنصح باستخدام وسادة تدعم انحناء العمود الفقري الطبيعي، والنوم على الجنب مع وضع وسادة بين الركبتين، أو النوم على الظهر مع وسادة أسفل الركبتين لتقليل الضغط على أسفل الظهر.
ورغم أن الانزلاق الغضروفي قد يمثل تحديًا في أداء بعض الأنشطة اليومية مثل الصلاة، فإن المريض يستطيع التكيف مع حالته بأمان من خلال تعديل وضعيات الصلاة، وتجنب الحركات المؤلمة، والالتزام بإرشادات الطبيب المعالج. فطريقة صلاة مريض الانزلاق الغضروفي تعتمد على شدة الألم ومدى القدرة على الحركة، ولذلك يبقى التواصل المستمر مع الطبيب وتطبيق التعليمات الصحية هو المفتاح للحفاظ على صحة العمود الفقري وأداء العبادات براحة واطمئنان.
في النهاية، يبقى الانزلاق الغضروفي حالة صحية يمكن التعايش معها بأمان إذا التزم المريض بالإرشادات الطبية الصحيحة، خاصة عند أداء العبادات اليومية مثل الصلاة. فالإسلام دين يُسر، وقد راعى الحالات المرضية وسمح بتعديل أوضاع الصلاة بما يحفظ صحة الإنسان دون حرج. ومع اتباع التعليمات التي أوضحها الأطباء، وعلى رأسهم الدكتور يسري الحميلي، يمكن لمريض الانزلاق الغضروفي أن يجمع بين أداء الصلاة براحة وطمأنينة، والحفاظ على سلامة العمود الفقري ودعم رحلة التعافي. والالتزام بالنصائح اليومية، والمتابعة الطبية المنتظمة، هو الطريق الأمثل لتقليل الألم وتحسين جودة الحياة.
الأسئلة الشائعة :
- هل يجوز لمريض الانزلاق الغضروفي الصلاة جلوسًا؟
نعم، يجوز للمريض الصلاة جلوسًا إذا كان الوقوف أو الركوع والسجود يسبب له ألمًا شديدًا أو قد يفاقم الإصابة، وذلك حفاظًا على صحته وسلامة العمود الفقري. - هل الإيماء في الركوع والسجود صحيح لمريض الانزلاق الغضروفي؟
نعم، يمكن للمريض الاكتفاء بالإيماء بدل الركوع والسجود الكاملين في حال تعذّر أداؤهما، مع مراعاة أن يكون إيماء السجود أخفض من إيماء الركوع. - متى يمكن لمريض الانزلاق الغضروفي العودة للصلاة بوضعياتها الكاملة؟
يعتمد ذلك على شدة الإصابة ومرحلة التعافي، ويُفضَّل الرجوع إلى الطبيب المعالج لتحديد الوقت المناسب، خاصة بعد العلاج أو التدخل الجراحي، لضمان عدم تعريض الظهر لأي ضرر.